Masern
| Klassifikation nach ICD-10 | |
|---|---|
| B05 | Masern |
| B05.0 | Masern, kompliziert durch Enzephalitis |
| B05.1 | Masern, kompliziert durch Meningitis |
| B05.2 | Masern, kompliziert durch Pneumonie |
| B05.3 | Masern, kompliziert durch Otitis media |
| B05.4 | Masern mit Darmkomplikationen |
| B05.8 | Masern mit sonstigen Komplikationen |
| B05.9 | Masern ohne Komplikation |
| ICD-10 online (WHO-Version 2019) | |
Masern oder Morbilli sind eine hoch ansteckende Infektionskrankheit, die vor allem Kinder betrifft. Neben den typischen roten Hautflecken (Masern-Exanthem) ruft die Erkrankung Fieber und einen erheblich geschwächten Allgemeinzustand hervor. Diese sogenannte Kinderkrankheit wird durch das Masernvirus hervorgerufen und kann in manchen Fällen lebensbedrohlich sein durch schwere Verläufe (Komplikationen) mit Lungen- und Hirnentzündungen. In den meisten Ländern ist die Erkrankung meldepflichtig.
Die Diagnose erfolgt durch das klinische Bild und einen Antikörpernachweis im Blut. Eine spezifische Therapie existiert nicht, der Erkrankung und somit auch den Komplikationen kann jedoch durch Impfung ab dem zwölften Lebensmonat vorgebeugt werden. Die Weltgesundheitsorganisation (WHO) strebt die weltweite Ausrottung der Masern an. Durch Impfungen konnte die Zahl der Erkrankungen in der Vergangenheit stark reduziert werden, von 1980 bis 2013 um über 95 %. Bedingt durch die sich in den Industrieländern ausbreitende Impfscheu und die globale Migrationsbewegung sind die Masernfälle weltweit in den letzten Jahren wieder um 30 % angestiegen. Die WHO hat deshalb im Januar 2019 die Masern zur Bedrohung der globalen Gesundheit erklärt. Die Überprüfung und Ergänzung des Impfschutzes für Masern für Erwachsene und Kinder bei Reisevorbereitungen wird daher dringend empfohlen. In Regionen mit hoher Impfquote wie bspw. Nord- und Südamerika sind Masern bis auf wenige importierte Fälle de facto bereits ausgerottet, dort wurden im Jahr 2014 weniger als 2000 Fälle bestätigt.
Die lateinische Bezeichnung morbilli ist eine Verkleinerungsform (Diminutiv) von lateinisch morbus „Krankheit“.
Inhaltsverzeichnis
Epidemische Lage
Welt
| WHO-Region | 1980 | 1990 | 2000 | 2005 | 2010 | 2013 |
|---|---|---|---|---|---|---|
| Afrika | 1.240.993 | 481.204 | 520.102 | 316.224 | 199.174 | 83.613 |
| Amerika | 257.790 | 218.579 | 1.755 | 253 | 247 | 294 |
| Östliches Mittelmeer | 341.624 | 59.058 | 38.592 | 15.069 | 10.072 | 20.884 |
| Europa | 851.849 | 234.827 | 37.421 | 37.332 | 30.625 | 26.396 |
| Südostasien | 199.535 | 224.925 | 78.558 | 83.627 | 54.228 | 31.246 |
| Westlicher Pazifik | 1.319.640 | 155.490 | 177.052 | 49.460 | 49.460 | 31.706 |
| Weltweit | 4.211.431 | 1.374.083 | 853.480 | 580.287 | 343.806 | 194.139 |
Das Masernvirus kommt weltweit vor, wobei die Krankheitshäufigkeit stark variiert. Insbesondere in Entwicklungsländern kommt es immer wieder zu lokalen Masernepidemien mit hohen Krankheits- und Sterblichkeitszahlen. Die Masern gehören dort zu den häufigsten Infektionskrankheiten. Laut Schätzung der WHO haben sie im Jahr 2000 fast die Hälfte der 1,7 Millionen durch Impfung vermeidbaren Todesfälle bei Kindern verursacht, bei geschätzten 30 bis 40 Millionen Krankheitsfällen in jenem Jahr. Die Zahl der gemeldeten Erkrankungen liegt aufgrund der hohen Dunkelziffer weit unter diesen geschätzten Werten (siehe Tabelle).
Auf der anderen Seite konnte das Virus durch groß angelegte Impfkampagnen in verschiedenen anderen Regionen, so dem gesamten amerikanischen Doppelkontinent, bereits weitgehend eliminiert werden (siehe Grafik). Das wurde dadurch möglich, dass der Mensch der einzige Wirt des Masernvirus ist. 2001 legten die WHO und UNICEF einen Plan vor mit dem Ziel, die Sterblichkeitsrate bei Kindern durch weltweite Impfprogramme bis zum Jahr 2005 zu halbieren. Während genaue Daten noch ausstehen, zeigen verschiedene Berichte, dass dieses Ziel zu einem großen Teil erreicht wurde. Von 1999 bis 2003 gelang eine weltweite Reduktion der Masern-Sterblichkeit um 39 %, wobei weiterhin hohe Sterblichkeitsraten in Afrika und Südostasien bestehen. 2005 adaptierte die World Health Assembly der WHO diese Pläne und formulierte für das Jahr 2010 das Ziel einer 90-prozentigen Reduktion der weltweiten Sterblichkeit. Dieses Ziel wurde laut WHO nicht erreicht. Von weltweit 535.300 (geschätzt) Maserntoten im Jahr 2000 sank die Zahl bis 2010 auf 139.300, dies entspricht einer Senkung um 74 %. 2019 sind weltweit nach Schätzungen der WHO und CDC mehr als 200.000 Menschen an Masern gestorben, insbesondere in Afrika.
Anfang 2020 äußerte die WHO, eine im Kongo herrschende, ein Jahr zuvor ausgebrochene Masernepidemie sei der „derzeit schlimmste Masernausbruch weltweit“. Sie habe zu mehr als 6.000 Todesfällen geführt.
Europa
Die Gesamtzahl der erfassten Erkrankungen in Europa ging von 1990 bis 2004 bei gleichzeitig verbesserter Überwachungs- und Meldesysteme deutlich zurück. Die Häufigkeit der Fälle ist, bedingt durch variierende Impfquoten, sehr unterschiedlich. Während sie in einigen Regionen, wie den skandinavischen Ländern, sehr niedrig ist – in Finnland traten seit 1996 lediglich vier importierte Fälle auf –, ist das in Mittel- und Osteuropa oft noch nicht der Fall. Dort kommt es aufgrund von Impflücken immer wieder zu lokalen Krankheitsausbrüchen. Trotz Meldepflicht in den meisten Ländern existiert wahrscheinlich eine hohe Dunkelziffer, und die Zahl der tatsächlichen Krankheitsfälle liegt wesentlich höher als die der gemeldeten. Die Weltgesundheitsorganisation (WHO) appellierte 2011 an die EU-Mitgliedstaaten, Maßnahmen zur Bekämpfung der Masern zu verstärken.
Im Jahr 2018 wurden bei weitem mehr Masernfälle gemeldet als in anderen Kalenderjahren des Jahrzehnts.
Amerika
Bis 1994 führten nahezu alle Staaten der UN-Region Amerika Impfprogramme für Kinder ein. Dadurch verringerte sich die durchschnittliche Zahl der Neuerkrankungen von 250.000 auf etwa 100 Fälle pro Jahr, die Masern gelten damit als faktisch ausgerottet. Regional treten noch vereinzelte Krankheitsausbrüche auf, die nahezu alle importiert sind oder auf importierte Masern zurückgeführt werden können. Amerika wird somit ein Beispiel dafür zitiert, dass die Masern durch Impfprogramme weltweit beherrscht werden können.
Inzwischen treten genuine, also nicht importierte, Masernerkrankungen in den Staaten Nord- und Südamerikas mit Einschluss der Karibik kaum noch auf. Die Centers for Disease Control and Prevention sehen die Masern in den USA nicht mehr als endemische Krankheit an. Ende September 2016 meldete die panamerikanische Gesundheitsorganisation den amerikanischen Doppelkontinent als frei von Masern.
Allerdings kam es in den USA nach 2016 wieder zu einer Zunahme von Masernerkrankungen. Ausgangspunkt waren Menschen, die aus Staaten mit noch endemischem Vorkommen von Masern in die USA eingereist waren und dann das Virus in Subpopulationen verschleppt hatten, die in den USA ohne Herdenimmunität sind. Ab Anfang Januar wurden, mit Stand zum 3. Juli 2019, über 1109 Fälle von Masern in 28 Staaten der USA gemeldet. Dies ist die größte Fallzahl seit 1992.
Situation nach Staaten
Europa
Deutschland
| Jahr | Fälle |
|---|---|
| 2001 | 6039 |
| 2002 | 4656 |
| 2003 | 777 |
| 2004 | 123 |
| 2005 | 781 |
| 2006 | 2308 |
| 2007 | 570 |
| 2008 | 914 |
| 2009 | 569 |
| 2010 | 780 |
| 2011 | 1608 |
| 2012 | 165 |
| 2013 | 1770 |
| 2014 | 464 |
| 2015 | 2442 |
| 2016 | 326 |
| 2017 | 924 |
| 2018 | 545 |
| 2019 | 515 |
| 2020 | 76 |
2005 kam es in Deutschland zu zwei größeren Masernausbrüchen: im Februar in Hessen (223 Masernfälle, eine 14-Jährige starb) und von März bis Juli in Oberbayern (279 Masernfälle). 13 % von ihnen wurden in Kliniken behandelt. 2006 wurden Masernhäufungen in Baden-Württemberg sowie in Nordrhein-Westfalen (dort weit über 1500 Fälle) gemeldet.
2013 kam es in München zu einer Epidemie. Das dortige Gesundheitsreferat registrierte von April bis Anfang Juni 220 Fälle (nach 7 Fällen im Vorjahr). Über die Hälfte der Erkrankten musste in Kliniken behandelt werden, besonders häufig erkrankten Jugendliche und junge Erwachsene. Eine Schülerin brachte das Virus dann an eine Waldorfschule im Rhein-Erft-Kreis, wo es bei einer Impfquote von nur 25 % bei 400 Schülern zu einem weiteren Masernausbruch im Juli 2013 kam. 54 Menschen (davon 29 Jugendliche und Erwachsene) erkrankten. Drei Patienten mussten stationär im Krankenhaus behandelt werden. Da auch die Impfquote der Lehrer sehr niedrig war, musste die Schule für sechs Tage geschlossen werden.
Zwischen dem 29. September 2014 und dem 27. September 2015 (Saisonjahr ab Kalenderwoche 40) wurden in Berlin 1392 Masernerkrankungen gemeldet, was einer Inzidenz von 407 pro 1 Million Einwohner entspricht. In Thüringen, Sachsen, Hamburg und Brandenburg ergaben sich Inzidenzen zwischen 45 und 75. Für Deutschland ergibt sich aus 2.465 in dieser Zeit gemeldeten Fällen eine Inzidenz von 30,1. Die meisten Erkrankungen (über 1000 in Berlin) wurden von Januar bis April gemeldet. Der Virusstamm wurde vermutlich von Asylsuchenden aus Bosnien und Herzegowina und Serbien, die auch als erste erkrankten, eingeschleppt. In Bosnien und Herzegowina grassierte bereits seit Februar 2014 eine Masern-Epidemie mit mehreren Tausend Erkrankten. Die Daten im Epidemiologischen Bulletin ließen 2013 befürchten, dass Masern in Deutschland bald wieder endemisch würden; dies trat jedoch bisher nicht ein. Im März 2020 begann die COVID-19-Pandemie in Deutschland und in vielen anderen Ländern. Wegen der dagegen ergriffenen Maßnahmen wurden in den Kalenderwochen 10 bis 32 85 % weniger Fälle registriert als im Durchschnitt der Vorjahre.
In der DDR gab es eine Impfpflicht gegen Masern. 2016 waren in Deutschland 93 Prozent der Kinder bei der Schuleingangsuntersuchung ausreichend gegen Masern geimpft. Da Kinder, die Waldorfschulen besuchen, relativ selten geimpft sind, treten dort Masern häufig auf.
Seit Beginn der Meldepflicht 2001 wurden bis 2018 acht Todesfälle durch Masern registriert; Komplikationen wurden bei 1,1 bis 8,4 Prozent aller gemeldeten Masernerkrankungen gemeldet. In Deutschland ist zum 1. März 2020 das Masernschutzgesetz in Kraft getreten.
Österreich
In Österreich wurde vor der Einführung der Masern-Meldepflicht 2001 vom Institut für Virologie (Wien) ein freiwilliges Meldesystem betrieben, das etwa 8 % der österreichischen Bevölkerung abdeckte. Somit konnten für den Zeitraum von 1993 bis 1997 etwa 28.000 bis 30.000 Masernfälle für ganz Österreich hochgerechnet werden, wobei besonders 1996 und 1997 ein gehäuftes Auftreten von Masernerkrankungen zu verzeichnen war. Die Zahl der jährlichen Fälle lag zwischen 2003 und 2007 jeweils unter 100 pro Jahr. Ab März 2008 breitete sich von einer Waldorfschule im Raum Salzburg eine Masernepidemie über fast alle österreichischen und zwei deutsche Bundesländer aus. In Salzburg wurden 241 Fälle gemeldet, 146 in Oberösterreich, 22 in Wien, 13 in Tirol und 10 in Vorarlberg. Im Zusammenhang mit dieser Epidemie erkrankten nach Auskunft bayerischer Behörden zwischen Mitte März und Mitte Juli 2008 auch insgesamt 217 Personen in vier oberbayerischen Landkreisen. Das Department für Virologie der Medizinischen Universität Wien führt hingegen nur 50 Masernfälle in Bayern, 2 in Baden-Württemberg und 4 Masernfälle in Norwegen direkt auf diesen Ausbruch zurück. Nur 21 der insgesamt 443 im Jahr 2008 gemeldeten Maserninfektionen in Österreich waren nicht Teil des Salzburger Ausbruchs, sondern waren durch Reisen aus Ländern wie der Schweiz, Deutschland, Spanien und Indien nach Österreich importiert worden.
Schweiz
In der Schweiz kam es 1997 zu einer Epidemie mit 6400 Erkrankungen. Die Daten der Schweiz basieren auf dem Sentinella-Meldesystem. Nach 574 Fällen im Jahr 2003 wurden 2004 mit 39 Fällen und 2005 mit 60 Fällen wesentlich niedrigere Erkrankungsraten gemeldet. Ab November 2006 breitete sich eine neue Epidemie aus. Bis Ende 2007 wurden mehr als 1100 Erkrankungen gemeldet, der Schwerpunkt lag dabei im Kanton Luzern. Anfang 2008 verschärfte sich die Lage vor allem in der Nordwest- und Ostschweiz, bis Mitte März gab es schon 734 neue Masernfälle. Verschiedene Kantonsärzte empfahlen daher vorbeugende Masernimpfungen. Im Februar 2009 erkrankten an der Rudolf-Steiner-Schule in Crissier rund 40 Schüler an Masern. Daraufhin wurden 250 Schüler für drei Wochen von der Schule ausgeschlossen. In Genf starb ein zwölfjähriges Mädchen aus Frankreich infolge der Masernerkrankung. Im Dezember 2010 bis Januar 2011 wurden in der Schweiz 31 Fälle an der Rudolf-Steiner-Schule in Basel gemeldet. Im Februar 2017 starb ein junger Erwachsener, dessen Immunsystem infolge einer Leukämieerkrankung geschwächt war. In den Jahren 2007 und 2009 wurden jeweils mehr als tausend, im Jahr 2008 über zweitausend Fälle gemeldet. In den Jahren 2011 und 2013 wurden dreistellige, in den Jahren 2010, 2012 und 2014 bis 2016 wurden jeweils zweistellige Fallzahlen gemeldet. 2019 haben die Masernfälle wieder deutlich zugenommen. Bis Mitte April wurden bereits 138 Masernfälle mit zwei Toten gemeldet. Bis Ende des Monats stieg die Anzahl erkrankter Personen auf 155; letztmals wurden 2013 so viele Fallzahlen gemeldet. Von Anfang Januar bis 8. Oktober 2019 wurden in der Schweiz 212 Fälle von Masern verzeichnet, sechsmal so viele wie im gleichen Zeitraum des Vorjahres (35 Fälle).
Niederlande
In den Niederlanden wird aufgrund einer orthodox-protestantischen Bevölkerungsgruppe (Orthodox gereformeerde kerken), die aus religiösen Gründen eine Impfung ablehnt, ein epidemisches Auftreten der Masern in regelmäßigen Abständen beobachtet. Im auch sogenannten Bibelgürtel kam es nach Ausbrüchen in den Jahren 1976 und 1988 zu einem weiteren Ausbruch im Jahre 1999 mit 2961 Erkrankungen und drei Todesfällen, zwischen Mai 2013 und März 2014 wurden über 2600 Masernerkrankungen gemeldet, 182 wurden im Krankenhaus behandelt und ein Kind starb. Wegen der geringen Impfquote von ca. 60 % unter Kindern kommt es im Bibelgürtel etwa alle 12 Jahre zu Masernepidemien mit etwa denselben Ausmaßen (jeweils ca. 2.500 übermittelte Masernfälle).
Italien
2002 kam es in der Region Kampanien im südlichen Italien zu einer weiteren lokalen Epidemie mit 1571 Krankheitsfällen, von denen drei zum Tode führten. Nach Ausbruch einer Masernepidemie Anfang 2017 (mit über 5.000 gemeldeten Fällen) wurde in Italien die Impfpflicht u. a. gegenüber Masern eingeführt. 2018 halbierten sich daher die gemeldeten Erkrankungsfälle auf 2.548, es kam zu sieben Todesfällen.
Finnland
In Finnland traten zwischen 1996 und 2003 lediglich vier importierte Fälle auf. Finnland gilt als eines der ersten Länder weltweit, die Masern (ab 1996) bzw. auch Mumps und Röteln (1997) eliminieren konnten. Für den Erfolg in Finnland gelten eine bereits in den 1980er Jahren groß ausgebautes Netz an Gesundheitseinrichtungen, die den Großteil an Impfungen verabreicht haben. Aktuell (2019) erkranken jährlich vereinzelt einfach geimpfte oder ungeimpfte Menschen im Zusammenhang mit Reisen in Endemiegebiete. Die Durchimpfungsrate liegt zwischen 95 und 97 %.
Rumänien
In Rumänien erkrankten 2005 über 3.600 Personen an den Masern, zehn Kinder starben daran. Auch nach 2016 kam es zu einer größeren Masernepidemie, bei der über 11.000 Menschen erkrankten und mindestens 40 daran verstarben.
Nordamerika
Vereinigte Staaten
Anders als in Entwicklungsländern hatte wie in anderen entwickelten Staaten zwar auch in den USA die Letalität an Masernerkrankungen aufgrund verschiedener Ursachen (bessere allgemeine Lebensbedingungen, wirksame Behandlung der Masernpneumonie) abgenommen – 1912 wurden 25 Todesfälle pro 1000 gemeldeter Masernerkrankungen registriert, 1962 sank diese Rate auf 1 Todesfall pro 1000 gemeldeter Masernerkrankungen. Weil die Zahl der Masernerkrankungen aber nach wie vor hoch blieb, wurden im März 1963 in den USA zwei Impfstoffe zugelassen und zunehmend eingesetzt: Ein Lebendimpfstoff der Firma MSD (attenuierter Impfstamm Edmonston B) und ein Totimpfstoff von Pfizer. Im September 1963 wurden 25.000 Menschen mit dem Lebendimpfstoff geimpft; bis Mitte 1966 erhielten fast 15 Millionen Kinder einen der beiden Impfstoffe. Die Anzahl der Masernerkrankungen pro Jahr sank daraufhin in den USA von über 400.000 auf unter 100.000 seit 1967 und auf unter 7000 seit 1981. Einen Anstieg der Fälle gab es jedoch von 1989 bis 1991. In diesen drei Jahren zusammen wurden 55.622 Erkrankungsfälle gemeldet, von denen 123 tödlich endeten. Hauptsächlich waren Kleinkinder aus hispanoamerikanischen und afroamerikanischen Familien betroffen, bei denen die Rate ungeimpfter Kinder deutlich höher war als bei der Gesamtbevölkerung. Von 1993 bis 2016 lag die Zahl der jährlich gemeldeten Erkrankungen zwischen 963 und 37.
Ein ungeimpfter Teenager löste im Jahr 2013 in zwei orthodoxen jüdischen Gemeinden in Brooklyn, New York, einen Masernausbruch aus, nachdem er sich in London angesteckt hatte.
Im September 2016 wurden Masern zwar in Amerika für ausgerottet erklärt, seitdem kam es aber mehrfach zu lokalen Ausbrüchen: In Minnesota erkrankten ab April 2017 mehrere Dutzend Menschen, im Jahr 2018 gab es 17 Ausbrüche mit insgesamt 372 Betroffenen, im Januar und Februar 2019 gab es 206 Fälle, die zum Großteil auf Reisende zurückgeführt wurden. Ende April 2019 meldete die amerikanische Gesundheitsbehörde CDC einen neuen Höchststand von Masernfällen, mit 695. Dies ist der höchste Stand seit der von der US-Gesundheitsbehörde offiziell bekanntgegebenen Ausrottung der Krankheit in den USA im Jahr 2000. Fälle von Masernerkrankungen wurden in 22 Bundesstaaten registriert, wobei New York und Washington D.C. die meisten Infektionen verzeichneten. Hierbei fand der Masernausbruch von 2019 in New York in der jüdisch-orthodoxen Gemeinde in Williamsburg statt. Er gilt seit 1991 als der größte Ausbruch und führte dazu, dass der medizinische Notstand ausgerufen und eine Impfpflicht eingeführt wurde.
Kanada
Die Meldepflicht für Masern wurde in Kanada ab 1924 eingeführt und einmal im Zeitraum von 1958 bis 1969 ausgesetzt. Vor Einführung der Masernschutzimpfung traten Epidemien alle 2 bis 3 Jahre auf, der höchste Peak war 1935 mit über 83.000 Fällen. Praktisch jedes Kind war damals von Masern betroffen. 1926 wurden die meisten jemals gezählten Masern-assoziierten Todesfälle (892) innerhalb eines Jahres registriert. 1963 wurde ein Lebendimpfstoff in Kanada zugelassen, damals wurde mit einer Dosis geimpft. Totimpfstoffe wurden vor 1970 in zwei Provinzen eingesetzt, wegen ihrer Nebenwirkungen später aber durch den Lebendimpfstoff ersetzt.
Vor 1970 wurde – im Gegensatz zu den USA – nicht häufig gegen Masern geimpft. Die umfassenden Impfprogramme in den USA haben dort zu einem schärferen Rückgang an Masernfällen geführt als in Kanada. Gegen Ende der 1970er Jahre wird eine Durchimpfungsrate in Kanada von ca. 85 % angenommen, Ende der 1980er Jahre dann über 95 %. 1992 wurde ein Programm zur Masernelimination (bis 2005) beschlossen; für dieses Ziel wurde die Gabe einer Zweitdosis vor Schuleintritt empfohlen. Dies mündete 1996/97 darin, regulär zweimal gegen Masern zu impfen; zudem wurden Kampagnen gestartet, einfach geimpfte Kinder und Jugendliche nachzuimpfen.
Nach 2000 kam es zweimal zu Masernepidemien. Insgesamt 752 Fälle (meistens Jugendliche) wurden 2011, insbesondere in der Provinz Quebec, registriert. Diese gingen von aus Frankreich eingereisten Infizierten aus, insbesondere aus Regionen, die niedrige Impfquoten aufwiesen. Der D4-Genotyp des Virus entspricht darüber hinaus dem, welcher den Ausbruch desselben Jahres in Frankreich verursacht hatte. Unter den Fällen waren auch Kinder, die trotz Impfung erkrankt waren; eine Erklärung hierfür ist, dass deren Mütter Masern durchgemacht hatten und im Zuge des Nestschutzes entsprechende Antikörper weitergegeben haben. Diese haben dann die Impfviren neutralisiert.
2014 kam es zu einer Epidemie mit 419 Fällen, größtenteils in orthodox-protestantischen Gemeinden. Fast alle Erkrankten waren aus religiösen Gründen ungeimpft, der Altersmedian lag bei 11 Jahren.
Asien
Israel
Im Jahr 2008 wurde von der amerikanischen Gesundheitsbehörde CDC auf einen Ausbruch von Masern in Israel hingewiesen, wo mehr als 900 Fälle bekanntgeworden sind, 700 davon in Jerusalem und Bet Schemesch.
Nordkorea
In Nordkorea gelten die Masern seit 2018 als eliminiert.
Osttimor
In Osttimor gelten die Masern seit 2018 als eliminiert.
Pakistan
In Pakistan sind, nachdem bereits im Jahr 2012 über 300 Maserntote gezählt wurden, bei einem weiteren schweren Masernausbruch 2013 erneut über 300 Kinder an der Krankheit gestorben. Dort wurden 2012 und 2013 über 8.000 Masernerkrankungen bestätigt.
Afrika
Kongo
Anfang 2019 kam es zu einer Masernepidemie, bei der über 350.000 erkrankten und etwa 6.500, hauptsächlich Kinder, verstorben sind.
Südafrika
In Südafrika grassierte von 2009 bis 2011 eine Masernepidemie mit über 18.000 gemeldeten Fällen (13.000 laborbestätigt).
Tansania
Gemäß WHO-Statistik liegt in Tansania die Impfquote für die Masernerstimpfung bei 99 %, wenngleich die Daten auf Hochrechnungen der Bevölkerungszahlen einer Volkszählung von 2012 basieren. Impfungen hatten einen Anteil von 20 % bei dem starken Rückgang der Kindersterblichkeit von Kindern unter fünf Jahren.
Somalia
Laut WHO ist die Anzahl der Masernfälle im Jahr 2022 in Somalia mit ca. 13.000 Fällen mehr als doppelt so hoch wie aus den Jahren 2020 und 2021 zusammengenommen.
Ozeanien
Samoa
In Samoa leben rund 200.000 Menschen, die eine besonders niedrige Impfquote von 28 % bis 40 % aufwiesen. Mitte November 2019 waren so viele Masernfälle aufgetreten, dass der Notstand ausgerufen und Ausgangsverbot verhängt worden war. Am 20. November wurde eine Impfkampagne gestartet, bei der bis 2. Dezember 2019 58.000 Menschen im Alter von sechs Monaten bis 60 Jahren, entsprechend knapp 30 % der Bevölkerung geimpft wurden. Ende Dezember 2019 wurde der sechswöchige Notstand für beendet erklärt, von November 2019 bis 29. Dezember 2019 wurden etwa 5.600 Masernfälle gemeldet und es starben 81 Menschen daran, meistens Säuglinge und Kleinkinder. Die Impfquote hat mittlerweile 95 % erreicht.
Erreger
Eigenschaften
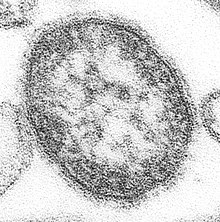
Das Masernvirus ist ein ausschließlich im Menschen vorkommendes (humanpathogenes), etwa 120–140 Nanometer großes einzelsträngiges RNA-Virus aus der Familie der Paramyxoviren (Genus Morbillivirus). Es ist eng mit dem Hundestaupevirus und am engsten mit dem mittlerweile ausgerotteten Erreger der Rinderpest verwandt.
Die Hülle des Masernvirus enthält die Oberflächenproteine Hämagglutinin (H-Protein) und Fusionsprotein (F-Protein) sowie ein Matrixprotein (M-Protein). H- und F-Protein sind für die Fusion mit der Wirtszelle und die Aufnahme durch diese verantwortlich. Die zellulären Rezeptoren, über deren Hilfe das Virus in die menschlichen Zellen aufgenommen wird, sind CD150 und Nectin-4. Nectin-4 wird von Epithelzellen präsentiert, CD150 von gewissen Zellen des Immunsystems (Lymphozyten, Monozyten, Makrophagen und dendritische Zellen). Diese Zellen spielen daher bei der Pathogenese einer Maserninfektion (mit dem Wildvirus) eine große Rolle. Der Rezeptor CD46 dient bei Impfungen mit Masernimpfstoffen als zusätzlicher zellulärer Rezeptor. Die von der Impfung hervorgerufenen (induzierten) Antikörper richten sich gegen die Oberflächenproteine des Masernvirus, insbesondere gegen das H-Protein.
Die WHO definiert 24 bisher bekannte Genotypen (Variationen der genetischen Informationen) in acht Gruppen (A–H). Die Mutationsrate der Genome ist vergleichsweise gering, wodurch weltweite (geografische) Infektionswege nachvollzogen werden können. In Mitteleuropa kommen vor allem die Genotypen B3 und D8 vor. Die Masernausbrüche in der Schweiz und in Niederbayern 2006/2007 waren hingegen durch den aus Thailand oder Kambodscha stammenden Genotyp D5 verursacht. Dies ermöglichte den Nachweis einer Infektkette von der Schweiz nach Niederbayern und von dort weiter nach Österreich und Hannover, da der Genotyp D5 in Mitteleuropa sonst nur in Einzelfällen auftritt. Weiterhin existiert nur ein stabiler Serotyp (Kombination von Oberflächenmerkmalen des Erregers), weshalb ein gut wirksamer Impfstoff hergestellt werden konnte.
Das Virus ist sehr empfindlich gegenüber äußeren Einflüssen wie erhöhten Temperaturen, Ultraviolettstrahlung (Licht) sowie aufgrund seiner Virushülle gegenüber Fettlöse- und Desinfektionsmitteln. An der Luft bleibt das Virus lediglich zwei Stunden infektiös.
Übertragung und Körperabwehr
Die Übertragung des Masernvirus erfolgt durch direkten Kontakt oder durch Tröpfcheninfektion. Die Infektiosität der Masern besteht drei bis fünf Tage vor dem Ausbruch des Hautausschlags bis vier Tage danach. Das Masernvirus dringt über die Epithelzellen der Schleimhaut des Atemtrakts oder seltener über die Bindehaut der Augen in den Körper ein. Das Virus führt dabei durch die hohe Ansteckungsfähigkeit schon nach kurzer Exposition zu einer Infektion (Kontagionsindex von fast 1). Die Viren vermehren sich in den regionalen Lymphknoten und breiten sich nach etwa 48 Stunden über die Blutbahn in das retikulohistiozytäre System aus. Dies geht einher mit einem meist kurzen Auftreten des Virus im Blut (Virämie). Nach etwa 5–7 Tagen kommt es zu einer zweiten Virämie mit anschließender Infektion der Haut und des Atemtrakts. Dadurch werden der charakteristische Hautausschlag (Masernexanthem) und die schnupfenartigen Symptome, Husten und akute Bronchitis ausgelöst. Durch die Invasion des Virus in T-Lymphozyten sowie erhöhte Spiegel von Botenstoffen (Zytokinen), insbesondere Interleukin-4, wird eine vorübergehende Schwäche der Körperabwehr verursacht. Während dieser Phase, die etwa vier bis sechs Wochen dauert, kann es dadurch zu weiteren (sekundären) Infektionen kommen.
Die Körperabwehr beruht vor Beginn des Exanthems vor allem auf dem zellulären Immunsystem (zytotoxische T-Lymphozyten, natürliche Killerzellen). Patienten mit einer verminderten Immunität, die auf einer Schwächung dieses Teils des Immunsystems beruht, haben ein hohes Risiko für eine Maserninfektion, die einen schweren Verlauf nehmen kann. Eine Immunschwäche, die sich auf den Bereich des humoralen Immunsystems beschränkt, führt hingegen nicht zu einem erhöhten Erkrankungsrisiko. Für die Entwicklung der typischen Rachenrötung (Enanthem, Koplik-Flecken) sowie Hautrötung (Exanthem, s. u.) spielen Immunreaktionen in kleinen Blutgefäßen (Kapillaren) eine wichtige Rolle. Daher können diese Zeichen bei immungeschwächten Patienten fehlen (weiße Masern), obwohl ein schwerer Krankheitsverlauf vorliegt. Mit Beginn des Exanthems setzt die Bildung von Antikörpern ein, zuerst der Klasse IgM, später auch von IgG.
Krankheitsbild
Symptome und Krankheitsverlauf
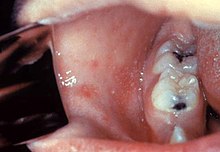
Typisch für die Masern ist ein zweiphasiger Krankheitsverlauf: Auf die Inkubationszeit von 8 bis 10 Tagen folgt das drei bis sieben Tage dauernde, uncharakteristische Prodromalstadium, auch Initialstadium genannt. Dieses äußert sich durch eine Entzündung der Schleimhäute des oberen Atemtraktes (Katarrh mit Rhinitis), teilweise auch des mittleren Atemtraktes als trockene Bronchitis, sowie der Augenbindehäute (Konjunktivitis). Das Beschwerdebild in diesem Krankheitsstadium wird daher auch mit den Worten „verrotzt, verheult, verschwollen“ beschrieben. Dazu kann es zu Fieber bis 41 °C, Übelkeit, Halsschmerzen und Kopfschmerzen kommen. Die nur bei Masern vorkommenden Koplikflecken an der Wangenschleimhaut gegenüber den vorderen Backenzähnen (Prämolaren) sind eher selten zu beobachten und werden von manchen Autoren zu den atypischen Zeichen einer Maserninfektion gezählt. Diese weißen, kalkspritzerartigen Flecken auf gerötetem Untergrund sind 1–2 mm groß und treten kurz vor dem Erscheinen des späteren Ausschlags auf.
Am 12. bis 13. Tag geht die Krankheit in das typische Exanthemstadium über, das oft mit einer typischen Schleimhautrötung (Enanthem) am weichen Gaumen beginnt. Am 14. bis 15. Tag breitet sich ein fleckig-knotiger (makulo-papulöser), zum Teil konfluierender, großfleckiger Ausschlag (Exanthem) – typischerweise hinter den Ohren (retroaurikulär) beginnend – innerhalb von 24 Stunden über den ganzen Körper aus. Nach weiteren vier bis fünf Tagen bilden sich die Symptome in der Regel zurück. Als Überbleibsel des Exanthems kann eine kleieförmige Schuppung für kurze Zeit bestehen bleiben. Begleitend treten häufig Lymphknotenschwellungen (Lymphadenopathie) auf. Bei Erwachsenen verläuft die Krankheit oft schwerer als bei Kindern, obwohl es sich um die gleichen Symptome handelt. Da die Erkrankung bei Erwachsenen schwerer diagnostiziert wird, kommt es zu einer später einsetzenden Behandlung und daraus entstehenden Komplikationen, wie der Masernpneumonie.
Der Fieberverlauf der Erkrankung ist häufig zweigipflig, wobei der erste Gipfel während des Prodromal-, der zweite während des späteren Exanthemstadiums auftritt. Dazwischen kommt es oft zu einer kurzen Entfieberung. In unkomplizierten Fällen folgt eine rasche Erholung und eine lebenslang anhaltende Immunität.
Untypische Verlaufsbilder
Untypische Verläufe kommen in verschiedenen Situationen vor. Säuglinge mit Leihimmunität durch mütterliche Antikörper oder Patienten, die Antikörperpräparate erhalten haben, erkranken an einer abgeschwächten Form der Erkrankung (mitigierte Masern).
Bei Personen mit Immunschwäche kann der Verlauf sehr unterschiedlich sein, so kann beispielsweise hier der typische Hautausschlag fehlen (weiße Masern). Zu dieser Gruppe zählen Patienten mit angeborenen Defekten des zellulären Immunsystems, HIV-Infektionen, bösartigen Tumoren oder immunsuppressiver Therapie. Sie haben ein hohes Risiko, an einem schweren und langwierigen Verlauf der Masern mit erhöhter Komplikations- und Sterblichkeitsrate zu erkranken.
Unter atypischen Masern versteht man eine schwere Verlaufsform, die bei Patienten nach der Impfung mit einem formalininaktivierten Impfstoff auftrat, wenn sie später mit einem Wildtyp-Masernvirus konfrontiert wurden. Diese Impfstoffe wurden in den USA und Kanada in den 1960er Jahren benutzt. Neben der sehr ausgeprägten Symptomatik, die meist nicht in der typischen Reihenfolge verlief, traten Pleuraergüsse, Leberentzündungen und Ödeme der Arme und Beine auf. Trotz der Schwere des Krankheitsbildes war die Prognose gut, die Patienten erholten sich vollständig.
Komplikationen
Während zwei Drittel der Erkrankungen unkompliziert verläuft, treten bei etwa 20–30 % der Fälle zusätzliche Begleiterscheinungen und Komplikationen auf, wobei Durchfall (in 8 % der Krankheitsfälle), Mittelohrentzündungen (7 %) und Lungenentzündungen (6 %) die häufigsten sind. Daneben gibt es eine Vielzahl weiterer Komplikationen.
Über die Sterblichkeitsrate gibt es verschiedene Angaben. Das Robert Koch-Institut nennt eine Letalität von 1:1000. Die amerikanische Gesundheitsbehörde CDC geht von einer Sterblichkeit von 1:500 bis 1:1000 aus. Das Zentrum für Prävention und Kontrolle von Krankheiten der EU berechnet eine Sterblichkeit von 3:1000. In Entwicklungsländern liegt die Todesrate wesentlich höher, teilweise bei bis zu 25 %. Lungenentzündungen sind die am häufigsten zum Tode führenden Komplikationen.
Masernpneumonie
Unter einer primären Masernpneumonie wird eine Lungenentzündung mit dem Verlaufsbild einer interstitiellen Pneumonie mit Entzündung der kleinen Bronchien (Bronchiolitis) verstanden, die sich hauptsächlich als Atemstörung (Dyspnoe) äußert. Mittels körperlicher Untersuchung ist sie schwer zu diagnostizieren, so dass eine Röntgenaufnahme erforderlich ist.
Das Epithel des respiratorischen Systems wird durch das Masernvirus direkt geschädigt, dabei wird ein Verlust von Flimmerhärchen (Cilien) beobachtet. Diese Schäden stellen eine Prädisposition für bakterielle Infekte dar (bakterielle Superinfektionen). Eine solche Infektion tritt, insbesondere nach oder bei einer gleichzeitigen interstitiellen Viruspneumonie, als Bronchopneumonie auf. Sie ist aber durch die masernbedingte Abwehrschwäche (s. o.) auch isoliert möglich.
Eine seltene Form der viralen Pneumonie ist die Riesenzellpneumonie mit vielkernigen, von den Alveolarepithelien abstammenden Riesenzellen (Hecht-Riesenzellen), die typisch für Masern und Keuchhusten ist, selten jedoch auch bei Diphtherie oder Grippe vorkommt. Sie tritt vor allem bei geschwächten Patienten auf und hat eine schlechte Prognose.
Meningoenzephalitis
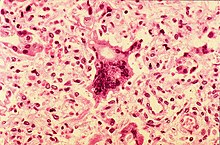
Die Entzündung des Gehirns und seiner Häute (Meningoenzephalitis) ist selten (bei 0,1 % der Erkrankungen), verläuft jedoch in 10–20 % der Fälle tödlich. In weiteren 20–30 % bleiben dauerhafte Schädigungen des Gehirns zurück.
Die Meningoenzephalitis kann sich vier bis sieben Tage nach Exanthembeginn entwickeln, bei Patienten über sechs Jahren häufiger als bei Kleinkindern. Sie manifestiert sich mit Fieber, Kopfschmerz, meningealer Reizung (Nackensteifigkeit, Erbrechen) sowie Bewusstseinsstörungen bis zum Koma. Schwere Verlaufsformen äußern sich in epileptischen Anfällen und anderen neurologischen Funktionsstörungen. Bei der Lumbalpunktion zeigt das gewonnene Hirnwasser eine Zellvermehrung (Pleozytose) und eine erhöhte Proteinkonzentration. Nach Einführung der Masernimpfung sank das Vorkommen der durch Masern ausgelösten Meningoenzephalitis kontinuierlich und liegt in Deutschland bei weniger als zehn Fällen im Jahr.
Bei Kindern mit angeborenen oder erworbenen Immundefekten kann es in seltenen Fällen zu einer besonderen Form der Gehirnentzündung durch Masernviren kommen („Einschlusskörperchenenzephalitis“, measles inclusion-body encephalitis, MIBE, von englisch measles für „Masern“). Diese Komplikation manifestiert sich meist innerhalb eines Jahres nach Maserninfektion mit schwer behandelbaren fokalen Krampfanfällen und endet in der Regel innerhalb von wenigen Monaten tödlich. Die Diagnose kann durch eine Gewebeprobeentnahme aus dem Gehirn (Biopsie) gestellt werden. Es sind auch Fälle beschrieben worden, die durch das Impfvirus verursacht wurden. Menschen mit bestimmten schweren angeborenen oder erworbenen Immundefekten dürfen daher nicht gegen Masern geimpft werden.
Subakute sklerosierende Panenzephalitis
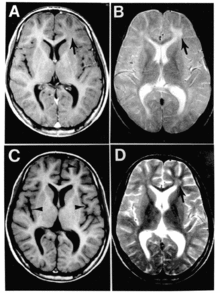
Die subakute sklerosierende Panenzephalitis (SSPE) ist eine Spätkomplikation nach Maserninfektion, die eine generalisierte Entzündung des Gehirns mit Nerven-Entmarkung (Demyelinisierung) und schwersten Schäden nach sich zieht und in mehr als 95 % der Fälle tödlich endet. Die Entstehung der SSPE ist nicht vollständig geklärt. Eine Rolle scheinen dabei Mutationen der Proteine der Virushülle zu spielen, insbesondere bei den Aminosäuren an den Positionen 64 (Pro), 89 (Glu) und 209 (Ala) des M-Proteins (sogenanntes PEA-Motiv). Gerade das Ala209 ist für eine gesteigerte Virenausbreitung innerhalb des Körpers verantwortlich. In Impfviren sowie Laborstämmen tritt dieses Motiv nicht auf, an den jeweiligen Positionen wurden folgende Aminosäuren identifiziert: Ser, Lys bzw. Thr (sog. SKT-Motiv). Dies könnte erklären, warum man in Gewebeproben SSPE-infizierter Gehirne ausschließlich Masern-Wildviren nachgewiesen hat und nicht Masern-Impfviren; außerdem gibt es keine Evidenzen dafür, dass eine Masernimpfung eine SSPE verursachen oder beschleunigen könnte.
Die Erkrankung tritt Monate bis zehn Jahre nach einer Maserninfektion auf, im Durchschnitt nach sieben Jahren. Der Verlauf ist langsam progredient über ein bis drei Jahre – die SSPE zählt zu den sog. Slow Virus Infections. In jeweils 10 % der Fälle tritt ein akuter, schnellerer (3 bis 6 Monate) oder ein langsamerer Verlauf (länger als drei Jahre) auf.
Es lassen sich vier Stadien der SSPE abgrenzen. Das erste Stadium ist durch Reizbarkeit, Demenz, Lethargie, Sprachstörungen und Rückgang sozialer Interaktionen gekennzeichnet, das zweite durch Störungen der Motorik wie Dyskinesie, Dystonie und Muskelkrämpfe (Myoklonien). Im dritten Stadium manifestieren sich ein extrapyramidales Syndrom, spastische Lähmungen sowie ein Dezerebrationssyndrom, bei dem das Großhirn stark geschädigt ist. Im EEG finden sich typische Veränderungen, die wegweisend für die SSPE sind (Radermecker-Komplex). Im letzten Stadium kommt es zu Funktionsausfällen der Großhirnrinde, was zu einem Wachkoma, einem akinetischen Mutismus, dem Ausfall vegetativer Funktionen (wie z. B. Atmung, Puls, Blutdruck) und schließlich zum Tode führt.
Die Häufigkeit der SSPE wurde früher mit 5 bis 10 pro 1 Million Masernfällen angegeben. Die neuere Literatur geht jedoch von einer Häufigkeit von etwa 1:1.000 bis 1:5.000 oder 1:10.000 Infizierten aus, bei Kindern unter 5 Jahren liegt das Risiko bei 2 bis 6:10.000. Auswertungen aus Kalifornien haben sogar ein Risiko von 1:1367 für Kinder unter 5 Jahren und von 1:609 für Kinder unter einem Jahr ergeben. Die absolute Häufigkeit der SSPE ist durch die Masernimpfung seit den 1980er Jahren deutlich reduziert worden.
Die SSPE tritt in den meisten Fällen bei Kindern oder Jugendlichen auf, die vor ihrem zweiten Lebensjahr die Masern durchgemacht hatten. Da Kinder erst ab dem 12. Lebensmonat gegen Masern geimpft werden können, liegt die einzige Möglichkeit, Kleinkinder unter 12 Monaten vor den Masern zu schützen, in der Expositionsprophylaxe, d. h. in der Vermeidung des Umgangs mit potentiell infektiösen, d. h. ungeimpften Personen.
SSPE wurde Anfang des 20. Jahrhunderts zunächst als seltene neurologische Erkrankung (sporadisch auftretende Enzephalitis mit subakutem Verlauf) beschrieben. Mikroskopisch wurden durch die Arbeit von James R. Dawson 1933 die SSPE-assoziierten sichtbaren Veränderungen beobachtet, eine virale Ursache wurde vermutet. Die Bezeichnung „SSPE“ fiel erstmals 1939. Durch die Arbeiten von John H. Connolly und Mitarbeitern von 1967 wurde schließlich die Rolle des Masernvirus bei SSPE identifiziert.
Schwächung des Immunsystems
Masern gelten als die als erste beschriebene immunsuppressive Erkrankung. Die Masernviren verbreiten sich besonders im lymphatischen System. So dringen sie in einige Zellen des Immunsystems ein, vor allem in Lymphozyten, Monozyten, Makrophagen und dendritische Zellen. Dadurch kommt es zunächst in der akuten Phase der Erkrankung zu einer Immunsuppression mit Lymphopenie in Form eines manchmal drastischen Abfalls der Menge im Blut zirkulierender T- und B-Zellen. Damit werden Masernkranke kurz nach der Maserninfektion anfälliger für andere bakterielle oder virale Krankheitserreger.
Außerdem befallen Masernviren auch die Gedächtniszellen des Immunsystems. Dadurch kann die Immunität gegenüber anderen Krankheiten auch mittelfristig verloren gehen oder beeinträchtigt werden („Immunamnesie“). Das Ausmaß der Löschung des körpereigenen Immungedächtnisses variiert von Person zu Person und es kann zwei bis drei Jahre dauern, bis sich die körpereigene Abwehr erholt hat. Nach einer Maserninfektion kommt es in dieser Zeit zu häufigeren Infektionen durch andere Erreger. Die Mortalität ist aufgrund der verlorenen Immunogenität bis zu drei Jahre nach einer durchgemachten Maserninfektion erhöht. Masernimpfungen dagegen führen in Regionen, in denen der Schutz vor anderen Erkrankungen mangels Ressourcen nur eingeschränkt möglich ist, vor allem Entwicklungsländern, zu einem starken Rückgang dieser Krankheiten.
Im Oktober 2019 wurde die Erkenntnis, dass nach einer durchgemachten Maserninfektion entgegen früherer Annahmen das menschliche Immunsystem eher geschwächt anstelle gestärkt wird, in einer Studie des britischen Sanger Instituts erneut bestätigt. Masernviren zerstören demnach B-Gedächtniszellen, die bei einer Infektion Antikörper produzieren. Dieses führt zu dem Immungedächtnisverlust und schwächt die Abwehr gegen andere Krankheiten. Im Gegensatz dazu lösen die abgeschwächten Masernviren, die im Rahmen einer Schutzimpfung injiziert werden, diesen Immungedächtnisverlust nicht aus.
Konjunktivitis
Auch eine Bindehautentzündung, gelegentlich assoziiert mit einer Entzündung der Hornhaut (Keratitis) des Auges mit multiplen, punktförmigen, epithelialen Läsionen, kann als Komplikation der Maserninfektion auftreten. In Entwicklungsländern sind die Masern eine der häufigsten Ursachen für Erblindungen von Kindern, besonders im Zusammenhang mit Vitamin-A-Mangel und/oder Immunschwächeerkrankung infolge von HIV oder anderen Krankheiten.
Weitere Komplikationen
Durch eine Kehlkopfentzündung mit Schwellung der Schleimhaut kommt es zu Heiserkeit und Atemnot bereits im Vorstadium (vgl. Pseudokrupp), dies wird als „Masernkrupp“ bezeichnet. Weitere Komplikationen sind die Wurmfortsatzentzündung (Appendizitis), Leberentzündung (Hepatitis) oder generalisierte Lymphknotenschwellung (Lymphadenitis). Selten sind eine Herzmuskelentzündung (Myokarditis), Nierenentzündung (Glomerulonephritis) oder ein Abfall der Blutplättchen (thrombozytopenische Purpura).
Diagnose
Die Diagnose anhand des Krankheitsbildes, insbesondere des „typischen“ Masernexanthems, ist aufgrund des zunehmend selteneren Vorkommens und untypischer Verlaufsbilder mit einer großen Fehlerhäufigkeit behaftet, so dass zusätzliche Untersuchungen notwendig sind, um die Krankheit sicher diagnostizieren zu können. Im Epidemiefall kann die Diagnose dennoch häufig klinisch gestellt werden, insbesondere von erfahrenen Untersuchern.
Am sichersten ist die Diagnose über den serologischen Nachweis von IgM-Antikörpern zu führen. Dies wird heute methodisch meist mit Hilfe eines Enzymimmunoassay (ELISA) erreicht, in manchen Labors wird auch noch die Komplementbindungsreaktion (KBR) oder der Hämagglutinationshemmtest (HHT) durchgeführt. Bei der Bestimmung der IgM-Antikörper können falsch-positive und falsch-negative Ergebnisse auftreten. Ein mindestens vierfacher Anstieg des Masern-IgG-Titers innerhalb etwa einer Woche oder das Neuauftreten der IgG-Antikörper ist jedoch ein valider Hinweis auf eine frische Infektion. Eine erhöhte Sicherheit bietet die kombinierte Bestimmung von IgM- und IgG-Antikörpern. Der Nachweis von IgM ist im Allgemeinen mit dem Ausbruch des Exanthems positiv, kann in den ersten Tagen jedoch auch negativ ausfallen. Vom dritten Tag bis etwa 4 bis 6 Wochen nach Auftreten des Exanthems sind die IgM-Antikörper meist nachweisbar, so dass ein rückwirkender Nachweis einer Erkrankung möglich ist. IgG-Antikörper sind meist nicht vor dem 7. Tag nach dem Ausbruch des Exanthems festzustellen.
Der direkte Erregernachweis (Vermehrung von Virus-RNA mittels RT-PCR oder Virusanzucht in Zellkulturen) ist aufwändiger als der indirekte (Antikörpernachweis) und nur bei speziellen Fragestellungen sinnvoll. Er bietet aber den Vorteil, dass der Erreger genetisch typisiert werden kann, so dass Übertragungsketten der Infektion im Detail nachvollzogen werden können. Der Erregernachweis im Liquor kommt nur bei Verdacht auf eine Masern-Enzephalitis in Frage; aufgrund der Instabilität der Virus-RNA im Liquor schließt ein negativer PCR-Befund die Masernenzephalitis nicht aus. Bei Verdacht auf eine SSPE ist meist nicht der direkte Erregernachweis erfolgreich, sondern der Nachweis von Masern-IgM im Liquor.
Neben der spezifischen Virusdiagnostik der Masern fallen bei Blutuntersuchungen (Labordiagnostik) eine Verminderung der weißen Blutkörperchen (Leukopenie), insbesondere der Lymphozyten (Lymphopenie) und der eosinophilen Granulozyten (Eosinopenie), sowie eine vorübergehende Verminderung der Blutplättchen (Thrombozytopenie) auf. Bei Infektionen des Gehirns findet man eine erhöhte Eiweißkonzentration sowie vermehrt Lymphozyten (lymphozytäre Pleozytose) im Hirnwasser (Liquor).
Differenzialdiagnose
Differenzialdiagnostisch kommen bei der klinischen Diagnose am ehesten Scharlach und Röteln in Betracht. Bei Scharlach beginnt der eher feinfleckige Ausschlag in der Leisten- oder Achselregion und steigt von dort zum Kopf auf, wo er das Mund-Kinn-Dreieck auslässt. Typisch ist auch die sogenannte Himbeerzunge und eine Pharyngitis (Rachenentzündung). Die Röteln zeigen meist ein nur mildes Krankheitsbild mit mäßigem Fieber und einem schwachen, nichtkonfluierenden Exanthem an Hals und Brust. Hier ist eine starke Schwellung der im Nacken gelegenen Lymphknoten typisch. Neben diesen Erkrankungen kommen auch Ringelröteln, Pfeiffer-Drüsenfieber, Toxoplasmose, Infektionen mit Mykoplasmen, das Kawasaki-Syndrom und Arzneimittelallergien in Frage. Durch den Nachweis spezifischer Antikörper bei Vorhandensein von anti-Masern-IgM-Antikörpern lassen sich diese Krankheiten ausschließen.
Meldepflicht
In Deutschland sind seit 2001 laut § 6 Infektionsschutzgesetz (IfSG) der Krankheitsverdacht, die Erkrankung an und der Tod durch Masern meldepflichtig, ebenso nach § 7 IfSG der direkte oder indirekte Nachweis des Masernvirus. Zudem ist auch die Erkrankung oder der Tod an einer SSPE infolge einer Maserninfektion meldepflichtig (§ 6 Absatz 2 Satz 1 IfSG). Leiter von Gemeinschaftseinrichtungen sind bei Kenntnis von Erkrankungsfällen nach § 34 Absatz 6 IfSG zur Meldung an das Gesundheitsamt verpflichtet. Bei Krankheitsverdacht oder tatsächlicher Erkrankung besteht Tätigkeits- und Aufenthaltsverbot in Gemeinschaftseinrichtungen (§ 34 Absatz 1 IfSG), dies gilt auch für Personen, in deren Wohngemeinschaft nach ärztlichem Urteil eine Erkrankung an oder ein Verdacht auf Masern aufgetreten ist (§ 34 Absatz 3 IfSG).
In Österreich besteht Meldepflicht seit Dezember 1997 (BGBl. II Nr. 456/2001 Verordnung: Anzeigepflichtige übertragbare Krankheiten, nun nach § 1 Abs. 1 Epidemiegesetz 1950), in der Schweiz seit März 1999 (Melde-Verordnung, SR 818.141.1, nun nach Nummer 30 von Anhang 1 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen).
Therapie
Eine spezifische antivirale Therapie gegen das Masernvirus existiert nicht. In der akuten Krankheitsphase soll Bettruhe eingehalten werden. Als symptomatische Therapie können fiebersenkende Medikamente (Antipyretika) und Hustenmittel (Antitussiva) eingesetzt werden. Da der Körper bei Fieber einen erhöhten Flüssigkeitsbedarf hat, sollte unbedingt viel getrunken werden. Bakterielle Superinfektionen (Sekundärinfektionen) wie eine Mittelohr- (Otitis media) oder Lungenentzündung (Pneumonie) werden mit Antibiotika behandelt.
Bei Kindern im Alter von 6 Monaten bis 5 Jahren, insbesondere bei Kindern unter 2 Jahren, zeigten verschiedene Studien in Entwicklungsländern einen günstigen Effekt der Gabe von Vitamin A auf die Komplikationsrate (Erblindung oder Augenschäden) und Sterblichkeit bei vorliegendem Vitamin-A-Mangel. Der Mechanismus der Wirkung ist noch nicht ganz geklärt; Vitamin A fördert den Zellaustausch von Epithelzellen insbesondere der Atmungswege und des Verdauungstraktes. Die WHO empfiehlt eine zweimalige Vitamin-A-Gabe im Krankheitsfall. Wiederholte Gaben von 200.000 IE zeigen klinische Effekte. Untersuchungen über eine Vitamin-A-Therapie in westlichen Industrieländern existieren nicht. Die Empfehlungen des Robert Koch-Institutes enthalten keine Vitamin-Gabe. Zur Prävention dagegen eignen sich Vitamin-A-Gaben nicht, hierfür sind nur Schutzimpfungen effektiv.
Das Virostatikum Ribavirin ist in vitro gegen das Masernvirus wirksam; Studien zur Anwendung beim Menschen fehlen, es liegen nur einzelne Fallberichte vor, in denen eine Ribaviringabe (ggf. zusammen mit Interferon α) von Nutzen war. Die Deutsche Gesellschaft für Pädiatrische Infektiologie gibt an, dass bei Immunsupprimierten mit schwerem Krankheitsverlauf in Einzelfällen eine antivirale Therapie mit Ribavirin in Kombination mit Immunglobulinen erwägenswert sei.
Die Rolle von Steroiden bei der Behandlung von Masernpneumonien wird ebenfalls diskutiert, jedoch gibt es auch hier nur Fallstudien.
Gemeinschaftseinrichtungen dürfen während der Erkrankung nicht besucht werden (s. u.). Durch die passive oder aktive Impfung nach Exposition kann die Krankheit unter Umständen gemildert oder verhindert werden (Postexpositionsprophylaxe, s. u.).
Vorbeugung
Quarantäne
Nach dem deutschen Infektionsschutzgesetz (IfSG) aus dem Jahr 2001 dürfen Infizierte so lange keine Gemeinschaftseinrichtungen besuchen, bis sie nach Abklingen der Erkrankung keine Viren mehr absondern und keine weiteren Personen mehr infizieren können. Unter Gemeinschaftseinrichtungen werden unter anderen Institutionen verstanden, in denen überwiegend Säuglinge, Kinder oder Jugendliche betreut werden, wie Kinderkrippen, Kindergärten, Kindertagesstätten, Kinderhorte, Schulen oder sonstige Ausbildungseinrichtungen, außerdem Heime und Ferienlager. Dieselbe Regelung gilt auch für die Beschäftigten dieser Einrichtungen (§ 34 des Infektionsschutzgesetzes). In anderen Ländern bestehen vergleichbare Regelungen. Sogenannte „Masernpartys“ – organisierte Treffen, bei denen nicht gegen Masern geimpfte Kinder sich bei Kindern, die akut an Masern erkrankt sind, anstecken sollen – sind strafrechtlich relevant.
Für Krankenhäuser und Pflegeeinrichtungen in Deutschland gilt die Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO), nach der Infizierte bis vier Tage nach Beginn des Ausschlags isoliert werden sollen, immunsupprimierte Patienten für die gesamte Dauer der Symptomatik.
Impfung
Die Impfung gegen Masern gilt als die effektivste Methode, um das Auftreten der Krankheit zu verhindern. Vor Einführung von Masernimpfungen erkrankten etwa 95–98 % aller Kinder unter 18 Jahren an Masern. Durch Impfungen wurden die Masern-Todesfälle von 2000 bis 2015 geschätzt um 79 % gesenkt. Impfen ist grundsätzlich mit einem Einzelimpfstoff möglich, dies wird vor allem in Afrika oder auch Russland gemacht. In Deutschland, Europa und Nordamerika wird dies in aller Regel als Masern-Mumps-Röteln-Impfung (MMR) oder Masern-Mumps-Röteln-Windpocken-Impfung (MMRV) mit einem Kombinationsimpfstoff durchgeführt.
Das Robert-Koch-Institut teilt in diesem Zusammenhang mit, dass ein „… Kombinationsimpfstoff … grundsätzlich nicht schlechter verträglich ist als ein Einzelimpfstoff“. Es handelt sich bei der Masernimpfung um einen abgeschwächten Lebendimpfstoff, der nach einmaliger Impfung bei 95 % der Kinder einen ausreichenden Schutz gegen Masern bewirkt. Da bei einer Durchimpfungsrate von weniger als 95 % mit sporadischen Masernepidemien in mehrjährigen Abständen zu rechnen ist, müssen mit einer zweiten Impfung, frühestens vier Wochen nach der ersten, Impflücken geschlossen werden, um „Impfversagern“ (Non-Responder) den entsprechenden Impfschutz zu gewähren. Daher wurde im Falle von Masern eine Zweitimpfung empfohlen. Umfangreiche Untersuchungen zeigen, dass ein exzellenter Schutz gegen Masern durch zwei Impfungen ermöglicht wird. Nach einer zweifachen MMR-Impfung entwickeln über 99 % eine lebenslange Immunität, die durch einen Titer-unabhängigen Nachweis von Masern-IgG festgestellt werden kann. Die MMR-Impfung kann mit weiteren Impfungen kombiniert werden. Zu einer nachhaltigen Schwächung des Immunsystems, wie bei einer Masernerkrankung, kommt es bei der Impfung nicht.
Gegenanzeigen zu einer Impfung sind akute Infekte, HIV-positive und andere immungeschwächte Patienten (z. B. Kortikosteroid-Therapie, Leukämie), Schwangerschaft sowie eine Gelatineallergie oder ein Abfall der Blutplättchen (Thrombozytopenie) in der Vergangenheit. Im Fall eines Kontaktes mit Masernviren werden bei diesen Gegenanzeigen Immunglobuline als Postexpositionsprophylaxe gespritzt.
Nach dem Impfkalender der Ständigen Impfkommission am Robert Koch-Institut ist die erste MMR-Impfung bei allen Kindern zwischen dem vollendeten 11. und 14. Lebensmonat, die zweite im Alter von 15 bis 23 Monaten vorgesehen. Seit dem Sommer 2006 ist außerdem ein Kombinationsimpfstoff zugelassen, der zusätzlich eine Windpockenkomponente enthält und damit den Impfplan weiter vereinfacht. Auch dieser Impfstoff wird zu denselben Zeiten zweimalig verabreicht. „Es ist dafür Sorge zu tragen, dass die zweite MMR-Impfung so früh wie möglich, spätestens jedoch bis zum vollendeten 18. Lebensjahr nachgeholt wird; bei Mädchen wird damit auch der unverzichtbare Schutz vor einer Rötelnembryopathie gesichert.“ Im Jahr 2012 waren in Deutschland 92,4 Prozent der neu eingeschulten Kinder zweifach gegen Masern geimpft.
In Österreich werden zwei Teilimpfungen gegen Masern-Mumps-Röteln ab dem vollendeten 9. Lebensmonat mit einem Mindestabstand von vier Wochen empfohlen. Bei Schuleintritt bzw. mit vollendetem 12. Lebensjahr soll der Impfstatus (Impfpass) kontrolliert werden. Fehlende Impfungen können in jedem Lebensalter kostenlos nachgeholt werden. Eine Erhebung des Gesundheitsministeriums aus 2016 ergab, dass über 95 Prozent der 6-jährigen Kinder zumindest einmal gegen Masern geimpft sind. Bei den 2- bis 5-jährigen Kindern beträgt die Durchimpfungsrate jedoch nur 92 Prozent, zudem sind etwa 10 Prozent davon nur einfach anstatt zweimal geimpft.
Die Empfehlungen des Bundesamtes für Gesundheit und der Schweizerischen Kommission für Impffragen sehen zwei MMR-Impfungen im Alter von 12 und 15–24 Monaten vor. Die WHO schätzt die Impfquote in der Schweiz für 2006 auf 86 % für die Erstimpfung und 70 % für die Zweitimpfung.
Steht bei einem Kind die Aufnahme in eine Kindereinrichtung an, kann die MMR-Impfung auch vor dem zwölften Lebensmonat, jedoch nicht vor dem neunten Lebensmonat erfolgen, da im ersten Lebensjahr im Blut des Säuglings noch vorhandene mütterliche Antikörper die Impfviren neutralisieren können. Auch wenn von Eltern oder Impflingen angegeben wird, dass eine Masern-, Mumps- oder Rötelnerkrankung bereits durchgemacht wurde, wird die Durchführung der MMR-Impfung empfohlen. Anamnestische Angaben über eine Masern- oder Rötelnerkrankung sind ohne mikrobiologisch-serologische Dokumentation der Erkrankungen unzuverlässig und nicht verwertbar. Eine serologische Untersuchung auf masernspezifische IgG-Antikörper vor der zweiten Impfung und der Verzicht auf dieselbe bei ausreichendem Titer ist möglich, alle aktuellen Impfempfehlungen sehen allerdings eine routinemäßige zweite Impfung ohne vorherige Diagnostik vor.
Die Impfung schützt nicht nur den größten Teil der Geimpften, sondern durch die Herdenimmunität auch Neugeborene und Säuglinge vor der ersten Impfung oder Impfversager und Immunsupprimierte, die nicht geimpft werden können. Eine wirksame Impfung schützt idealerweise nicht nur den Einzelnen, sondern hat auch eine soziale Dimension. Um Masern auszurotten, ist eine Impfquote von über 95 % der Bevölkerung erforderlich. Während dieses Ziel in Amerika bereits 2016 erreicht wurde, sind Masern in Europa in 11 von 53 Ländern endemisch.
In der Literatur wird eine dritte MMR(V)-Impfung diskutiert, dafür bedarf es noch weiterer Studien.
Impfpflicht
Seit 1. März 2020 besteht laut § 20 Abs. 8 Infektionsschutzgesetz in Deutschland für Kinder und Beschäftigte im Bildungs- und Gesundheitswesen eine Impfpflicht gegen Masern. Diese Impfpflicht ist laut Urteil des Bundesverfassungsgerichts vom 18. August 2022 verfassungskonform.
Die in Tschechien geltende bußgeldbewehrte Impfpflicht gegen neun bekannte Kinderkrankheiten wie Masern, Röteln und Mumps verstößt nach Auffassung des Europäischen Gerichtshofs für Menschenrechte (EGMR) nicht gegen das Recht auf Achtung des Privat- und Familienlebens aus Art. 8 EMRK.
Impfreaktionen und -komplikationen
| Symptom/Erkrankung |
Komplikationsrate bei Masern-Erkrankung |
Komplikationsrate nach MMR-Impfung |
|---|---|---|
| Exanthem | 98 % | 5 %, abgeschwächt |
| Fieber | 98 %, meist hoch | 3 % bis 5 %, sehr selten hoch |
| Fieberkrämpfe | 7 bis 8 % | ≤ 1 % |
| Abfall der Blutplättchen | 1/3.000 | 1/30.000 bis 1/50.000 |
| Enzephalitis | 1/1.000 bis 1/10.000 | 0 |
| Letalität | 1/500 bis 3/1.000 | 0 |
Fieber, Abgeschlagenheit, Kopfschmerzen und lokale Impfreaktionen wie Rötung, Schmerzen und Schwellungen an der Injektionsstelle können wie bei allen Impfungen vorkommen und stellen harmlose Nebenwirkungen dar. Schwerwiegendere Impfkomplikationen wie ausgeprägte allergische Reaktionen sind sehr selten. Bei der Durchführung der Impfung sollte jedoch Personal und Ausrüstung vorhanden sein, um auch eine solche Anaphylaxie behandeln zu können. Das Auftreten einer Gehirnentzündung (Enzephalitis) oder Thrombozytopenie (Abfall der Blutplättchenzahl) ist extrem selten, der Zusammenhang der beobachteten Fälle mit der Impfung wird zudem kontrovers diskutiert. Das Risiko des Auftretens von Fieberkrämpfen ist nach der Impfung leicht erhöht, jedoch ohne langfristige Schädigungen.
Da es sich bei der Masernimpfung um eine Impfung mit einem abgeschwächten Lebendimpfstoff handelt, können in 3–5 % der Fälle so genannte Impfmasern auftreten. Diese stellen eine milde Form der Masern dar und können die typischen Symptome zeigen, diese treten meistens in abgeschwächter Form auf. Die Impfmasern sind nicht infektiös.
Immer wieder wurden neue Nebenwirkungen von der Impfgegnerszene in den Raum gestellt. Die Mutmaßungen, dass Allergien, Asthma, Diabetes mellitus oder Morbus Crohn durch Impfungen ausgelöst würden, konnten allesamt nicht bestätigt werden. Beispielsweise behauptete der ehemalige britische Chirurg Andrew Wakefield 1998 einen Zusammenhang zwischen der MMR-Impfung und dem Auftreten von Autismus. Es stellte sich jedoch heraus, dass Wakefield seine Untersuchungen gefälscht hatte. Die Angehörigen von Autismus-Betroffenen hatten Wakefield 3,5 Millionen britische Pfund dafür bezahlt. Wakefield hat mittlerweile ein Berufsverbot in Großbritannien, seine Veröffentlichungen wurden zurückgezogen (siehe auch der Wakefield-Fall). Dem postulierten Zusammenhang ist in der Zwischenzeit in einer Vielzahl von Studien als sehr unwahrscheinlich widersprochen worden. In einer am 5. März 2019 veröffentlichten Studie aus Dänemark wurde nach der Auswertung von 657.000 geimpften Kindern erneut der Zusammenhang zwischen einer Masernimpfung und Autismus widerlegt.
Die Impfung gegen Masern gilt als notwendig und sicher; die Studien zur Untersuchung der Nebenwirkungen der MMR(V)-Impfung sind mittlerweile ausführlich genug und bezüglich des Studiendesigns teilweise adäquat. Ende 2013 hat das Paul-Ehrlich-Institut (PEI) alle vom 1. Januar 2001 bis 31. Dezember 2012 gemeldeten Verdachtsfälle ausgewertet. Es konnte kein neues Risikosignal entdeckt werden, damit bleibt das PEI bei einer positiven Risiko-Nutzen-Bewertung der monovalenten und kombinierten Masernimpfstoffe.
Postexpositionsprophylaxe
Bei abwehrgeschwächten Patienten kann der Ausbruch durch eine passive Immunisierung mit humanem Immunglobulin innerhalb von drei Tagen eventuell verhindert oder abgeschwächt werden (mitigierter Verlauf). Bei immungesunden ungeimpften oder nur einmal geimpften Kontaktpersonen ohne Antikörpernachweis (seronegativ) ist innerhalb desselben Zeitraumes die aktive Immunisierung wie oben beschrieben angezeigt. Durch diese sogenannte Riegelungsimpfung soll das weitere Ausbreiten im Epidemiefall verhindert werden.
Masern und Schwangerschaft
Der Kenntnisstand über mögliche Schäden einer Maserninfektion während einer Schwangerschaft ist nur unzureichend. Möglicherweise erhöht die Erkrankung die Rate der Komplikationen bei der Mutter, ein fruchtschädigender Einfluss der Masern kann im Moment weder bewiesen noch ausgeschlossen werden, wird jedoch im Falle des Bestehens für sehr klein gehalten. Ein typisches Fehlbildungsmuster wie bei den Röteln besteht nicht. Es kann zu einer Frühgeburt oder einem Spontanabort kommen. Eine Erkrankung während der Geburt muss nicht notwendigerweise eine Infektion des Neugeborenen verursachen. Solche perinatal (in der Geburtsphase) erworbene Masern gehen beim Kind jedoch mit erhöhten Komplikationsraten einher.
Schwangere, die an Masern erkrankt sind, sollten medizinisch beobachtet werden, eine invasive pränatale Diagnostik ist nicht empfohlen. Die Behandlung erfolgt symptomorientiert. Unter Umständen kann eine Immunglobulin-Gabe indiziert sein (s. o.).
Die MMR-Impfung wird mit einem Lebendimpfstoff durchgeführt und ist deshalb in der Schwangerschaft nicht angezeigt (kontraindiziert). Eine versehentliche Impfung mit MMR in einer Schwangerschaft stellt jedoch keinen Grund zum Schwangerschaftsabbruch dar.
Geschichte
Erste Berichte über die Masern sollen aus dem 7. Jahrhundert stammen und wurden durch den persischen Arzt Rhazes (Abu Bakr Mohammad Ibn Zakariya al-Razi) einem jüdischen Arzt („al-Yehudi“) zugeschrieben. 910 erfolgte die erste bekannte ausführliche Beschreibung der Masern durch Rhazes, der sie als hasbah (arabisch für „Ausbruch“) bezeichnete. Zudem gab er an, sie wären „mehr gefürchtet als die Pocken“. Auch wenn er die beiden Krankheiten differenzierte, so ging er (und auch andere) davon aus, dass sie eng miteinander verwandt seien. Zudem nahm er an, dass die Masern nicht ansteckend seien.
Berichte aus der Antike lassen sich nicht finden, so werden die Masern weder in den Texten Hippokrates’ noch in denen seines Nachfolgers Galen überliefert. Auch im Römischen Reich wurden die Masern nicht beschrieben; linguistische Analysen weisen darauf hin, dass die Masern in Europa erst im Frühmittelalter in Erscheinung getreten sind und entsprechend benannt wurden. Dort wurden sie erstmals als „Rubeola“ bzw. „Morbilli“ bezeichnet. Morbilli ist dabei das Diminutiv von Morbus (Krankheit), mit letzterem hatte man damals die Pest gemeint. Bis zumindest Ende des 19. Jh. wurde auch der eingedeutschte Plural „Morbillen“ verwendet. Die englische Bezeichnung „measles“ stammt wahrscheinlich von „mesels“ ab, die anglisierte Form von „misellus“, was wiederum das Diminutiv von „miser“ (Elend) ist.
Trotz dieser frühen Berichte wurde daher auch vermutet, das Masernvirus sei erst im 11. oder 12. Jahrhundert evolutionär aus dem Rinderpestvirus hervorgegangen.
Mittels RNA-Sequenzierung des Lungenpräparates eines 1912 an Masern verstorbenen Mädchens und im Vergleich mit jüngeren RNA-Proben konnte eine Molekulare Uhr erstellt werden, der zufolge der Zeitpunkt des Übergangs auf den Menschen bereits im 6. Jahrhundert v. Chr. liegen könnte. Ausschlaggebend für den Übergang auf den Menschen sei möglicherweise das Entstehen größerer Städte mit ausreichender Bevölkerungsdichte gewesen, in denen das Virus auf Dauer zirkulieren kann.
Im Mittelalter forderten die Masern aufgrund ausgedehnter Epidemien viele Todesopfer. Nach der Entdeckung Amerikas starb ein großer Teil der einheimischen Bevölkerung an den aus Europa importierten Krankheiten wie Masern, Pocken, Keuchhusten und Typhus. Der Grund dafür war, dass die einheimischen Populationen keinerlei Immunität gegen diese Erreger aufwiesen. So kam es in Santo Domingo (1519), Guatemala (1523) und Mexiko (1531) zu verheerenden Masernepidemien. Im Jahre 1529 kam es zu einer sich über Honduras und Mittelamerika ausbreitenden Masernepidemie, die zwei Drittel der Überlebenden der zuvor ausgebrochenen Pockenepidemie das Leben kostete.
Das Phänomen, dass das Masernvirus dann eine hohe Letalität zeigt, wenn es auf eine zuvor unberührte, nicht-immune Bevölkerung trifft, findet sich mehrfach auch im 19. Jahrhundert. So starben 40.000 der 148.000 Einwohner von Hawaii im Jahre 1848 und etwa ein Viertel der Bevölkerung der Fidschi-Inseln 1874.
Im 17. Jahrhundert war es das Verdienst Thomas Sydenhams, während einer großen Epidemie in London die Masern als eigenständige Krankheit vom Scharlach und anderen fieberhaften ansteckenden exanthemischen Krankheiten, vor allem den mit Masern lange Zeit verwechselten Pocken und Röteln (German measles) abzugrenzen. 1882 veröffentlichte der französische Arzt Antoine Louis Gustave Béclère seine Aufsehen erregende Arbeit Die Ansteckung mit Masern. (Die französische Bezeichnung der Masern ist rougeole). Er und weitere französische Kliniker erreichten, dass die Masern im 19. Jahrhundert endgültig als eigenständige Krankheitseinheit gegenüber den anderen Erkrankungen mit Hautausschlägen wie den Röteln abgegrenzt wurden. Im Zuge einer Masern-Epidemie auf den Färöer-Inseln erfolgte eine epidemiologische und klinische Präzisierung der Unterschiede von Scharlach und Masern.
1911 gelang es Joseph Goldberger und John F. Anderson erstmals, Affen mit Masern zu infizieren. 1927 entwickelte Rudolf Degkwitz die passive Masernschutzimpfung (Postexpositionsprophylaxe). 1954 wurde das Virus von Enders und Thomas C. Peebles erstmals isoliert und gezüchtet. Dies führte 1958 zur Entwicklung des ersten Impfstoffes, der ab 1963 allgemein erhältlich war.
Die Arbeitsgemeinschaft Masern und Varizellen wurde 1999 gegründet.
Literatur
- Masern. RKI-Ratgeber Infektionskrankheiten – Merkblätter für Ärzte. Robert Koch-Institut. Aktualisiert am 23. Juli 2021
- Paul Gastanaduy et al.: Measles. In: Epidemiology & Prevention of Vaccine-Preventable Diseases – “The Pink Book”, 14. Auflage, 2021. Public Health Foundation, S. 193–206 (englisch) cdc.gov (PDF; 113 kB).
- William J. Moss: Measles. In: The Lancet. Band 390, Nr. 10111, 2. Dezember 2017, S. 2490–2502, doi:10.1016/S0140-6736(17)31463-0, PMID 28673424.
- Andrea Misin et al.: Measles: An Overview of a Re-Emerging Disease in Children and Immunocompromised Patients. In: Microorganisms. Band 8, Nr. 2, 18. Februar 2020, doi:10.3390/microorganisms8020276, PMID 32085446, PMC 7074809 (freier Volltext) – (englisch).
Weblinks
- Masern – Informationen des Robert Koch-Instituts
- Weiterführende Informationen. WHO (englisch)
- Alice Wittig: VacMap - Masern-Impfquoten in Deutschland. Brockmann Lab - Institut für Biologie - Humboldt Universität zu Berlin + RKI, 2017, abgerufen am 6. März 2020.
- Volker Schuster: Was wir über die Masernimpfung wissen sollten. In: Kinder- und Jugendmedizin. Band 20, Nr. 2, April 2020, S. 83–92, doi:10.1055/a-1113-3316.