Aspirationspneumonie
| Klassifikation nach ICD-10 | |
|---|---|
| J69 | Pneumonie durch Aspiration von festen oder flüssigen Substanzen |
| J69.0 | Pneumonie durch Nahrung, Milch oder Erbrochenes |
| J69.1 | Pneumonie durch Öle und Extrakte (Lipidpneumonie) |
| J69.8 | Pneumonie durch Aspiration von sonstigen festen oder flüssigen Substanzen (z. B. Blut) |
| P24.9 | Aspirationssyndrom beim Neugeborenen, nicht näher bezeichnet Neonatale Aspirationspneumonie o. n. A. |
| J95.4 | Mendelson-Syndrom |
| ICD-10 online (WHO-Version 2019) | |
Die Aspirationspneumonie (abgeleitet von „Aspiration“) ist eine Lungenentzündung, die dadurch entsteht, dass erbrochener oder zurückgeflossener Mageninhalt oder andere Stoffe in die Lunge gelangen und dort durch ihre spezifischen Eigenschaften Entzündungsreaktionen hervorrufen.
Zur Aspirationspneumonie kommt es z. B. häufig im Rahmen einer kardiopulmonalen Reanimation, im Schock, bei Bewusstlosigkeit, bei Schlucklähmungen durch neurologische Ausfälle bzw. Erkrankungen des Zentralen Nervensystems, Störungen der Speiseröhrenfunktion mit vermehrtem Reflux sowie bei chronischem Alkoholismus. Zu einer Aspirationspneumonie kann eine Infektion der Lunge mit verschiedenen bakteriellen Erregern (etwa Peptostreptococcus-Arten) hinzukommen.
Inhaltsverzeichnis
Physiologie
Beim normalen Schluckvorgang werden gleichzeitig der Nasenrachenraum durch das Gaumensegel und der Kehlkopf durch den Kehldeckel verschlossen, so dass der Nahrungsbrei nicht in die Atemwege gelangen kann. Da im Moment des Schluckens die Atmung unterbrochen ist, müssen Schluckvorgang und Kehldeckelverschluss zeitlich gut abgestimmt sein, um die Sauerstoff-Versorgung nicht zu lange zu unterbrechen. Kommt es dennoch zu einem Verschlucken, so sorgt ein heftiger Hustenreflex dafür, dass der bakterienhaltige Nahrungsbrei nicht in den Atemwegen verbleibt. Auch unter Normalbedingungen werden geringe Mengen von Nasenrachensekreten während des Schlafes aspiriert. Manche Autoren vermuten, dass diese Mikroaspiration ein häufiger Mechanismus bei der Entstehung von Lungenentzündungen ist.
Pathogenese und Risikofaktoren
Das Risiko einer Aspirationspneumonie wird durch folgende Faktoren begünstigt:
- Schluckstörungen
- Bewusstseinsstörungen
- erhöhtes Risiko, Mageninhalt zu aspirieren
- verminderter Hustenreflex
Der Schluckvorgang kann beeinträchtigt sein durch:
- Speiseröhrenerkrankungen: Speiseröhrenkarzinom, Striktur (Verengung)
- COPD
- neurologische Erkrankungen: Epileptische Anfälle, Multiple Sklerose, Morbus Parkinson, Schlaganfall, Demenz
- Beatmung: besonders kritisch die Extubation
- Gestörter Verschluss des Kehldeckels: nach Therapie von Kehlkopfkarzinomen und Hypopharynxkarzinomen.
Das Bewusstsein kann eingetrübt sein durch:
- akuten Schlaganfall
- Herzstillstand, Wiederbelebung
- medikamentöse Überdosierung: Opiate, Psychopharmaka
- Narkose
- Alkoholexzess
Das Risiko, Mageninhalt zu aspirieren, ist gesteigert bei:
- Reflux
- Sondenernährung
- Narkoseeinleitung ohne Nahrungskarenz
Der Hustenreflex kann vermindert sein durch:
- Medikamente
- Alkohol
- Schlaganfall
- Demenz,
- degenerative neurologische Erkrankungen
- Bewusstseinseintrübung
Eine weitere Ursache besteht in einer ösophago-trachealen Fistel, die nach Karzinomen der Speiseröhre, der Trachea oder der Hauptbronchien entstehen kann.
Klinik
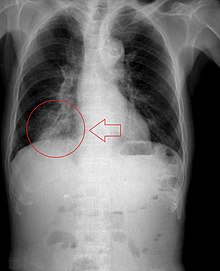
Da die Aspirationspneumonie ein weites Spektrum von aspirierter Flüssigkeit, Aspirationsmenge, Keimgehalt des Aspirats, Komorbidität des Patienten und betroffenem Abschnitt von Lunge und Bronchalbaum hat, ist auch das klinische Erscheinungsbild variabel. Voraussetzung ist auf jeden Fall eine Makroaspiration, wobei die genaue Menge des notwendigen Aspirats unklar ist. Die Erstsymptomatik reicht von symptomlos bis zu lebensbedrohlicher Ateminsuffizienz. Der Kontakt des Aspirats mit den Bronchien kann einen Bronchospasmus, einen Asthmaanfall oder einen Dauerhusten auslösen. Die Veränderungen am Lungenparenchym treten typischerweise erst nach einigen Stunden oder Tagen auf. Die Lungenentzündung nach Aspiration ist schwer von einer anderen bakteriellen Infektion zu unterscheiden. Bei alten Patienten ist die Sterblichkeit einer Pneumonie nach Aspiration höher als ohne Aspiration. Diese erhöhte Mortalität wurde auch bei ambulant erworbenen Pneumonien festgestellt. In der bildgebenden Diagnostik (Röntgen-Thorax, CT des Thorax) sieht man Infiltrate in den unteren Lungenabschnitten. Bei Rückenlage sind die basalen Segmente des Unterlappens betroffen. Bei aufrechter Haltung sind die oberen Unterlappensegmente oder die hinteren Oberlappensegmente am häufigsten infiltriert. Ein normales Röntgenbild zeigt in bis zu 60 % keine Zeichen der Aspiration. Im CT ist die Diagnose der Aspiration besser. Die höchste diagnostische Genauigkeit hat das HRCT (CT mit hoher Auflösung).
Mendelson-Syndrom
Unter dem Mendelson-Syndrom versteht man eine Aspirationspneumonie, die durch die Aspiration von saurem Mageninhalt bei narkotisierten Patienten hervorgerufen wird. Im ICD wird sie im Gegensatz zu den anderen Aspirationspneumonien unter den Schäden „nach medizinischen Maßnahmen“ gelistet. Bei ca. 50 % der Aspirationsfälle führt die Aspiration des Mageninhalts zu einer Pneumonie. Hierzu muss der pH-Wert <2,5 sein und die Aspirationsmenge mehr als 0,4 ml/kg Körpergewicht betragen. Ursprünglich trat das Mendelson-Syndrom vorwiegend bei Entbindungen unter Vollnarkose auf. Die Magensäure verursacht eine Alveolitis. Es kann zu Bronchospasmus, Atelektasen, Schock und ARDS kommen. Mit moderner Anästhesie tritt nur in einer von 3216 Narkosen ein Mendelson-Syndrom auf, am häufigsten bei Notfällen, bei denen die Nahrungskarenz nicht eingehalten werden kann (1:895).
Die Letalität des Mendelson-Syndroms liegt je nach Klinik zwischen 20 und 50 %.