
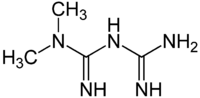
Metformin
| Strukturformel | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||||||||
| Allgemeines | ||||||||||||||||
| Freiname | Metformin | |||||||||||||||
| Andere Namen |
|
|||||||||||||||
| Summenformel | C4H11N5 | |||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||
| ||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||
| ATC-Code | ||||||||||||||||
| Wirkstoffklasse | ||||||||||||||||
| Eigenschaften | ||||||||||||||||
| Molare Masse | 129,16 g·mol−1 | |||||||||||||||
| Aggregatzustand |
fest |
|||||||||||||||
| Schmelzpunkt |
218–220 °C (Hydrochlorid) |
|||||||||||||||
| Sicherheitshinweise | ||||||||||||||||
| ||||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. | ||||||||||||||||
Metformin ist ein Arzneistoff aus der Gruppe der Biguanide, der in der Regel bei nicht insulinabhängiger Zuckerkrankheit (Diabetes mellitus Typ 2) und insbesondere bei leichtem Übergewicht (Präadipositas) und krankhaftem Übergewicht (Adipositas) eingesetzt wird. Es ist eines der am längsten und das am häufigsten verabreichte orale Antidiabetikum. Studien zufolge verringert es das Auftreten von kardiovaskulären Ereignissen bei Typ-2-Diabetes.
Inhaltsverzeichnis
Wirkprinzip
Metformin gehört chemisch zu den Biguaniden. Ihr Wirkprinzip ist nach wie vor nicht vollständig geklärt. Die Wirkung von Metformin beruht vermutlich auf drei Mechanismen: So hemmt es zum einen die Glucose-Neubildung (Gluconeogenese) in der Leber. Experimentelle Studien ergaben, dass Metformin die mitochondriale Glycerin-3-phosphat-Dehydrogenase hemmt. In Folge stehen im Cytosol weniger Metabolite für die Glucose-Neubildung zur Verfügung (siehe auch Glycerin-3-phosphat-Shuttle), und es fällt vermehrt Laktat an. Die seltene Nebenwirkung der Laktatazidose bei Überdosierung kann damit erklärt werden. Neben der Aufnahme von Zucker (Glucose) mit der Nahrung stellt dieser Stoffwechselweg, mit dem Glucose aus dem Umbau von Aminosäuren und anderen Stoffwechselprodukten gewonnen wird, eine wichtige Einflussgröße des Blutzuckerspiegels dar. Daneben soll Metformin die Resorption von Glucose im Darm hemmen und ferner die Insulinresistenz verringern, wodurch die Aufnahme in die Muskelzellen verbessert wird. Jedoch sind beide Effekte bislang nicht sicher nachgewiesen.
Anwendung
Diabetes
Metformin ist indiziert bei Patienten, bei denen durch Diät und körperliche Bewegung keine ausreichende Einstellung des Blutzuckerspiegels erreicht werden kann. Metformin soll entsprechend der Nationalen Versorgungsleitlinie zum Typ-2-Diabetes (Stand 2021) als Mittel der ersten Wahl eingesetzt werden – abhängig von individuellen Risikofaktoren entweder als Monotherapie oder in Kombination mit einem SGLT-2-Hemmer (SGLT2i) oder einem GLP-1-Rezeptoragonisten (GLP-1-RA). Sofern damit das individuelle Therapieziel des jeweiligen Patienten innerhalb von 3 bis 6 Monaten nicht erreicht wird, soll ein zusätzliches oder ggf. alternatives Medikament eingesetzt werden. Infrage kommen hierzu neben den bereits genannten SGLT2i und GLP-1-RA auch Sulfonylharnstoffe, Dipeptidyl-Peptidase-4-Inhibitoren (DPP4-Hemmer) sowie Insulin.
Metformin steht in Wirkstärken von 500 mg, 850 mg und 1000 mg für die orale Gabe zur Verfügung, um eine individuelle Blutzuckereinstellung vornehmen zu können. Die Tabletten werden zu oder nach den Mahlzeiten verabreicht. Nach einer Initialphase von circa 14 Tagen, in der man niedrig beziehungsweise mittelstark dosiert einsteigt, ist meist eine Dosisanpassung anhand der Blutglucosespiegel notwendig. Bei eingeschränkter Nierenfunktion ist eine Reduktion der Dosis erforderlich. Metformin hat positive und protektive Eigenschaften bei Lebererkrankungen. Es sollte aber, da die hepatische Laktatelimination eingeschränkt sein kann, bei fortgeschrittener Leberzirrhose oder Alkoholintoxikation nicht mehr eingesetzt werden.
Zur Erhöhung der Therapietreue der Patienten (Compliance) und zur Verringerung der Anzahl der einzunehmenden Tabletten kann Metformin mit einem Insulin-Sensitizer wie Pioglitazon, einem DPP4-Hemmer wie Vildagliptin oder einem SGLT-2-Hemmer wie Dapagliflozin kombiniert werden; entsprechende fixe Kombinationen gibt es im Handel.
Polyzystisches Ovar-Syndrom (Off-Label)
Metformin wird seit Jahren außerhalb der zugelassenen Anwendungsgebiete (d. h. im Off-Label-Use) bei der Behandlung des Polyzystischen Ovarialsyndroms (PCOS) verwendet und durch internationale Leitlinien empfohlen, insbesondere bei übergewichtigen Patientinnen. Tierversuche deuten darauf hin, dass Metformin die beim PCOS oft krankhaft gesteigerte Produktion des männlichen Geschlechtshormons Testosteron blockiert. Es soll am Polyzystischen Ovarialsyndrom erkrankten Frauen eine Möglichkeit eröffnen, dennoch schwanger zu werden.
In diesem Fall werden die Kosten nicht durch die gesetzlichen Krankenversicherung übernommen.
Weitere Verwendungen
Kraftsport
Im Umfeld der Bodybuilding-Szene wird Metformin zum Fettabbau verwendet.
Übergewicht
Aufgrund der günstigen Wirkung auf das Körpergewicht bei Erwachsenen wurde versucht, Metformin auch bei übergewichtigen Kindern einzusetzen – jedoch ohne den gewünschten Effekt.
Vorbeugung vor verschiedenen Erkrankungen
Mehrere Studien weisen darauf hin, dass Metformin das Krebsrisiko bei Typ-2-Diabetikern verringern kann. In einer 2009 in der Fachzeitschrift Diabetes Care veröffentlichten Studie zeigte sich bei den untersuchten Studienteilnehmern ein deutlicher Unterschied zwischen den Gruppen hinsichtlich neu aufgetretener Krebserkrankungen: Von den Metformin einnehmenden Patienten erkrankten 7,3 Prozent an Krebs. Bei den Diabetikern ohne Metforminbehandlung wurde bei 11,6 Prozent eine Krebserkrankung festgestellt. Die Zeit bis zum Auftreten des Krebses betrug in der Metformingruppe im Mittel 3,5 Jahre und in der Vergleichsgruppe 2,6 Jahre. Es zeigte sich also eine geringere krebsbedingte Sterberate der Metformin einnehmenden Studienteilnehmer. Unter Berücksichtigung von möglichen Einflussfaktoren wie Geschlecht, Alter, BMI, HbA1c, Armut (gemessen mit dem sogenannten Carstairs-Score), Rauchen und Einnahme anderer Medikamente, zeigte sich unter Metformintherapie ein um 37 Prozent reduziertes Krebsrisiko. Andere Studien z. B. im Zusammenhang mit Darm-, Prostata- oder Brustkrebs zeigen gleichsinnige Ergebnisse.
In einer 2011 veröffentlichten Metaanalyse über 5 Studien mit insgesamt 108.161 Typ-2-Diabetikern führte die Behandlung mit Metformin zu einem deutlich verminderten Risiko für die Entstehung von bösartigen Tumoren des Enddarmes. Molekularbiologische oder -genetische Erklärungen fanden sich jedoch nicht, weshalb weitere Untersuchungen notwendig bleiben.
Die US-Arzneimittelbehörde FDA genehmigte im Herbst 2015 eine Studie mit 3.000 Probanden. An der im Jahr 2019 beginnenden Studie sollten Personen zwischen 70 und 80 Jahren teilnehmen, die an Krebs, Herz-Kreislauf-Erkrankungen oder Kognitionsstörungen (z. B. Demenz) litten bzw. ein erhöhtes Risiko dafür hatten. Es sollte untersucht werden, ob die Lebenserwartung der Probanden durch Metformin verlängert werden kann und ob der Verlauf bereits bestehender Erkrankungen positiv beeinflusst wurde. Die Entscheidung der FDA erregte besondere Aufmerksamkeit, da sie zum ersten Mal eine Studie genehmigt, deren Ziel nicht unmittelbar die Verhinderung, Behandlung oder Heilung einer Erkrankung ist, sondern die Verlangsamung des Alterungsprozesses.
Laut einer 2019 veröffentlichten Studie mit Tierversuchen kann Metformin in Mäusen Hirnschäden nach einem Schlaganfall teilweise reparieren, allerdings nur in weiblichen Mäusen: Estrogen förderte diese Wirkung, Testosteron aber hemmte sie.
Gegenanzeigen und Anwendungsbeschränkungen
Bei einer diabetischen Ketoazidose oder dem diabetischen Koma ist Metformin kontraindiziert.
Metformin darf außerdem nicht bei schwerer Niereninsuffizienz, Leberinsuffizienz, Alkoholismus oder solchen Begleitumständen eingesetzt werden, die eine Übersäuerung durch Milchsäure begünstigen können. Hierzu zählt die instabile Herzinsuffizienz oder etwa eine Fastenkur. Herzinfarkt, Schock oder schwere Infektionen verbieten seine Anwendung. Der Verdacht, dass Patienten mit Lungenemphysem oder COPD III erhöhtes Risiko für die metformininduzierte Laktatazidose tragen, wurde durch einen Cochrane-Report ausgeräumt.
Hinweise auf eine fruchtschädigende (teratogene) Wirkung konnten bisher (Stand 2015) in allen Studien nicht gefunden werden. Auch in Tierversuchen konnte keine schädliche Wirkung auf die vorgeburtliche Entwicklung festgestellt werden. Bei Patientinnen, die schwanger sind oder werden möchten, wird dennoch empfohlen, den Diabetes vorsichtshalber nicht mit Metformin zu behandeln, sondern eine Normalisierung des Blutzuckerspiegels mit Insulin herbeizuführen. Metformin ist plazentagängig und geht in die Muttermilch über. Es sollte während der Schwangerschaft und bei stillenden Müttern nur in begründeten Fällen in Form eines sogenannten Therapieversuches eingesetzt werden, z. B. wenn die notwendigen Insulindosierungen sehr hoch sind.
Vor Operationen, Anästhesien, Untersuchungen mit intravaskulärer Verabreichung (über das Blut) von Kontrastmitteln oder intensivmedizinischer Betreuung soll Metformin 24 bis 48 Stunden vor dem Ereignis aufgrund des Risikos einer Übersäuerung (Azidose) des Blutes (Laktatazidose) abgesetzt werden.
Kortison bzw. Glukokortikoide, Asthma-Medikamente und Entwässerungsmittel können Wechselwirkungen verursachen. Dadurch wird die blutzuckersenkende Wirkung verringert. Bei der Einnahme von Herz-Kreislauf-Medikamenten, die der ACE-Hemmer-Gruppe zugehörig sind, kann es zu einer unerwünschten, verstärkten Senkung des Blutzuckerspiegels kommen.
Während der Stillzeit darf Metformin nicht eingenommen werden.
Das Risiko einer Laktatazidose wird durch die gleichzeitige Einnahme von Metformin und einer größeren Menge Alkohol erhöht. Bei alkoholabhängigen Patienten ist Metformin daher kontraindiziert. Bei Metformin ist das Risiko für eine Laktatazidose allerdings wesentlich geringer als bei Phenformin, welches aufgrund dieses Risikos in Deutschland nicht mehr im Handel ist. Daher gilt für Patienten, die Metformin einnehmen, eine gelegentliche moderate Alkoholaufnahme mit einer kohlenhydrathaltigen Mahlzeit verbunden als unbedenklich. Dies bedeutet, dass Frauen ein Glas Wein, Sekt (etwa 100 ml) oder Bier (etwa 250 ml) und Männer entsprechend das Doppelte (Frauen bis 10 g Alkohol/Tag, Männer bis 20 g Alkohol/Tag) zu einer Mahlzeit konsumieren können. Kohlenhydratreiche alkoholische Getränke sollten dabei vermieden werden.
Nebenwirkungen
Unter Beachtung der Kontraindikationen treten als Nebenwirkung häufig und meist nur zu Behandlungsbeginn gastrointestinale Beschwerden auf wie Durchfall, Übelkeit und Erbrechen, die durch langsame, einschleichende Dosierung über 2–3 Wochen oft umgangen werden können.
Die Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) berichtet im März 2013 über die „Zunahme von Spontanberichten über Metformin-assoziierte Laktatazidosen“ („Aus der UAW-Datenbank“).
Bei Infektionen mit massivem Erbrechen und anhaltendem, schwerem Durchfall ist Metformin aufgrund der Gefahr einer Übersäuerung des Organismus abzusetzen. Vor allem bei niereninsuffizienten Patienten und im Zusammenhang mit Narkosen können lebensbedrohliche Laktatazidosen auftreten. Metformin sollte daher 48 Stunden vor und nach operativen Eingriffen abgesetzt werden.
Eine Unterzuckerung (Hypoglykämie) tritt unter der alleinigen Therapie mit Metformin nicht auf, kann jedoch nach Alkoholexzess vorkommen, da Alkohol selbst den Blutzuckerspiegel senkt.
Ein Vitamin-B12-Mangel tritt häufig als Nebenwirkung von Metformin auf, insbesondere bei langfristiger Einnahme, hoher Dosierung oder weiteren Risikofaktoren (u. a. höheres Alter, vegetarische/vegane Ernährung, Einnahme von Protonenpumpenhemmern oder chronisch-entzündliche Darmerkrankungen wie Morbus Crohn). Mögliche Symptome eines Vitamin-B12-Mangels sind Anämie oder Polyneuropathie, die sich im Fall der Anämie u. a. durch starke Erschöpfung und blasse oder gelbliche Haut sowie im Fall der Polyneuropathie u. a. durch Missempfindungen wie Kribbeln oder Taubheitsgefühl an an Händen und Füßen äußern können. Diese Symptome eines Vitamin-B12-Mangels können fälschlich als Diabetes- oder altersbedingt gedeutet werden. Daher empfiehlt die AkdÄ, bei Verdacht auf einen Mangel den Vitamin-B12-Spiegel im Blut zu untersuchen. Bei Risikofaktoren für einen Mangel könnte eine regelmäßige Überwachung der Patienten erforderlich sein. Ein Vitamin-B12-Mangel kann u. a. durch Supplementierung behandelt werden, wobei die Behandlung mit Metformin gleichzeitig fortgesetzt werden kann.
Anhand von Daten aus landesweiten dänischen Registern, die mehr als 1,1 Millionen Neugeborene einschließen, stellten Forschende einen Zusammenhang zwischen der väterlichen Einnahme von Metformin vor der Zeugung und einer erhöhten Wahrscheinlichkeit von Fehlbildungen bei Kindern fest. Es ist noch nicht absehbar welchen Einfluss die Daten auf die weitere Behandlung von Männern mit Diabetes und Kinderwunsch haben.
Analytik
Zur zuverlässigen qualitativen und quantitativen Bestimmung von Metformin kommt nach angemessener Probenvorbereitung die Kopplung der HPLC mit der Massenspektrometrie zum Einsatz. Das gilt für die Analytik von Serum oder Plasmaproben. Diese Methodik eignet sich ebenfalls zur sicheren Bestimmung von Metformin in Abwasserproben. Bei rechtsmedizinischen Fragestellungen im Falle einer Laktazidose wurde diese analytische Vorgehensweise ebenfalls erfolgreich eingesetzt.
Umweltaspekte
Metformin und sein Haupttransformationsprodukt Guanylharnstoff wurden regelmäßig in Klärwerkabflüssen und Oberflächengewässern nachgewiesen. Dabei wurde Guanylharnstoff in Konzentrationen über 200 Mikrogramm pro Liter im Fluss Erpe bei Berlin gemessen. Diese Werte liegen im Bereich der höchsten Nachweiskonzentrationen von Arzneimittel-Transformationsprodukten in der aquatischen Umwelt. Der Rhein bei Basel trägt über ein ganzes Jahr betrachtet rund 13 Tonnen des Antidiabetikums in Richtung Nordsee.
Handelsnamen
Monopräparate
Biocos (D), Diabesin (D), Diabetase (D), Diabetex (A), Espa formin (D), Glucobon Biomo (D), Glucophage (D, A, CH), Juformin (D), Mediabet (D), Meglucon (A), Mescorit (D), Met (D), Metfin (CH), Metfogamma (D), Metformin-CT (D), Siofor (D), zahlreiche Generika (D, A, CH)
Kombinationspräparate
Avandamet (D, A, CH), Competact (D, A, CH), Efficib (A), Eucreas (D, A), Janumet (D, A, CH), Komboglyze (D), Pioglitazone/Metforminhydrochloride (A), Synjardy (EU), Velmetia (D, A), Vildagliptin/Metformin hydrochlorid (A), Xigduo (D), Zomarist (A)
Geschichte
Die heilende Wirkung der Geißraute (Galega officinalis), die reich an (toxischem) Guanidin bzw. dessen Derivaten ist, war schon länger bekannt, unter anderem wurde sie auch bei Diabetes bzw. dessen Symptomen seit dem Mittelalter verwendet (J. Hill, 1777). Sie enthielt das Alkaloid Galegin und Guanidin, das selbst zu toxisch war um als Heilmittel verwendet zu werden. 1918 wurde durch C. K. Watanabe explizit die blutzuckersenkende Wirkung von Guanidin gezeigt. Metformin wurde von E. A. Werner und J. Bell 1922 in Dublin synthetisiert (Biguanid wurde schon 1879 durch Bernhard Rathke synthetisiert) und die blutzuckersenkende Wirkung von Metformin und anderen Biguaniden wurde 1929 gezeigt (G. Hesse und G. Taubmann, Karl Slotta und R. Tschesche). Die Verwendung von Guanidin-Derivaten (nicht von Metformin) bei Diabetes in den 1920er und 1930er Jahren wurde aber wegen ihrer Toxizität und wegen des Aufkommens von Insulin aufgegeben. Erst 1957 wurde durch den französischen Arzt Jean Sterne (1909–1997), damals an den Aron Laboratories in Suresnes westlich Paris, die blutzuckersenkende Wirkung von Metformin (damals Glucophage genannt, für Glucose-Esser) neu entdeckt. Damals untersuchte er mit der Pharmakologin Denise Duval mehrere Guanidin-basierte Substanzen an Tieren und fand Metformin besonders vielversprechend, was er in klinischen Studien testete. Zunächst wurden aber in der Therapie andere Biguanide bevorzugt, insbesondere Phenformin (besonders in den USA, vermarktet von Ciba-Geigy) und Buformin (besonders in Deutschland). Sie waren potenter als Metformin, wurden aber schließlich wegen höheren Risikos der Laktatazidose in den 1970er Jahren aufgegeben. Metformin, das zunächst nur eine untergeordnete Rolle spielte, wurde 1958 in Großbritannien und Frankreich und 1972 in Kanada zugelassen (Ende der 1960er Jahre war es in über 40 Ländern zugelassen, mit Ausnahme von Nordamerika und Osteuropa) und erhielt 1994 eine FDA-Zulassung in den USA, so dass es 1995 in den USA auf den Markt kam (durch Bristol Myers Squibb). Trotz deutlichen Unterschieden litt die Verbreitung am Misstrauen gegen die anderen Biguanide. 1998 wurde eine positive kardiovaskuläre Langzeitwirkung von Metformin in der UK Prospective Diabetes Study (UKPDS) festgestellt.
Literatur
- Clifford J. Bailey: Metformin: historical overview. In: Diabetologia. 2017, Nr. 60, S. 1566–1576, doi:10.1007/s00125-017-4318-z.
- Clifford J. Bailey, I. W. Campbell, J. C. N. Chan u. a. (Hrsg.): Metformin, the Gold Standard. A Scientific Handbook. Erstausgabe, John Wiley & Sons, Chichester (UK) 2007, ISBN 978-0-470-72541-2.