
Pemphigus vulgaris
| Klassifikation nach ICD-10 | |
|---|---|
| L10.0 | Pemphigus vulgaris |
| ICD-10 online (WHO-Version 2019) | |
Der Pemphigus vulgaris (zu altgriechisch πέμφιξ pemphix „Blase, Ödem [auf der Haut]“ und lateinisch vulgaris „gewöhnlich“), auch Blasensucht genannt, ist eine Hautkrankheit aus der Gruppe der blasenbildenden Autoimmundermatosen. Er zeichnet sich durch Blasenbildung aufgrund einer Akantholyse der unteren Schichten der Epidermis aus. Ursächlich sind IgG-Autoantikörper gegen Desmoglein-3 („Pemphigus-Antigen“; ein Proteinbestandteil des Desmosoms), welche in den Interzellularräumen der betroffenen Hautareale, sowie im Serum der Erkrankten nachgewiesen werden können. Damit unterscheidet er sich vom Pemphigus foliaceus, bei dem Desmoglein-1 und die oberen Epidermisschichten betroffen sind.
Die Erkrankung ist insgesamt selten und betrifft überwiegend Menschen im mittleren und höheren Lebensalter. Eine geschlechtsspezifische Häufung ist nicht bekannt. Im vorderen Orient ist die Erkrankung häufiger als in Mitteleuropa.
Inhaltsverzeichnis
Ursachen
Es handelt sich um eine Autoimmunerkrankung. Aus ungeklärten Ursachen werden Autoantikörper gegen Desmoglein-3, ein transmembranöses Zelladhäsionsmolekül aus der Familie der Cadherine gebildet. Es gibt mehrere Hypothesen über die Wirkung der Autoantikörper:
- sie stören die Verbindung der Desmogleine untereinander
- sie bewirken durch Auslösung eines Signals die Apoptose der Hautzellen.
Liegt eine genetische Disposition für Autoimmunerkrankungen vor, so kann die Krankheit durch verschiedene Medikamente, aber auch durch Viren und UV-Bestrahlung ausgelöst werden.
Symptome
Die Erkrankung beginnt bei über der Hälfte der Betroffenen mit einem Befall der Mundschleimhaut. Es entstehen hier rasch platzende Blasen, die leicht bluten und schmerzhafte Erosionen hinterlassen. Im Anschluss treten auf zuvor gesunder Haut an unterschiedlichen Stellen schlaffe Blasen mit einem klaren Inhalt auf (Ausbreitung auf andere Schleimhäute, Kopfhaut und das gesamte Integument, besonders auf Stellen, die Druck und Reibung ausgesetzt sind). Der Blasenrand erweitert sich exzentrisch, bis es zum Platzen der Blasen kommt. Es entstehen Erosionen, die anschließend verkrusten. Durch Konfluenz der Blasen können große Hautgebiete betroffen sein, in denen sowohl Krusten als auch intakte Blasen nebeneinander gefunden werden können.
Die Abheilung erfolgt aus der Mitte der Blasen. Es entstehen hierbei keine Narben, allerdings kann eine reaktive Hyperpigmentierung an den betroffenen Stellen noch relativ lange bestehen bleiben. Während akuter Phasen ist es möglich, auf gesunder Haut durch seitlich schiebenden Druck eine Blase zu erzeugen (Nikolski-Phänomen I positiv). Entsprechend manifestiert sich die Erkrankung oft besonders stark in der Glutealregion, mit der Gefahr sekundärer Infektionen. Bei großflächigem Befall bestehen häufig Fieber, Appetitlosigkeit sowie ein allgemeines Krankheitsgefühl.
Diagnostik
Zur Diagnose der Krankheit führen vor allem das typische klinische Bild sowie das positive Nikolski-Phänomen (Auslösung von Blasen durch Schiebedruck oder die Möglichkeit, bestehende Blasen durch seitlichen Druck zu verschieben). Beweisend ist dann der Nachweis von Antikörpern gegen Desmoglein-3 im Serum.
Zur Diagnostik gehören:
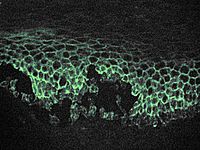
- Nachweis in der Haut gebundener Autoantikörper in Hautbiopsien (Direkte Immunfluoreszenz)
- Nachweis im Blut zirkulierender Autoantikörper
- auf Biopsien gesunder Haut oder im Affenösophagus in den Zwischenräumen der Epithelzellen nach Inkubation mit Patientenserum (Indirekte Immunfluoreszenz)
- im ELISA mit Desmoglein-3 (zusätzlich auch mit Desmoglein-1)
- Dermatohistopathologie (suprabasale Spalt- oder Blasenbildung)
- Tzanck-Test: Auf dem Blasengrund finden sich abgelöste, abgerundete Keratinozyten.
Differentialdiagnosen
- Pemphigus foliaceus
- Paraneoplastischer Pemphigus
- Bullöses Pemphigoid
- Dermatitis herpetiformis Duhring
- Morbus Hailey-Hailey
Histopathologie
Es zeigen sich suprabasal gelegene, akantholytische Blasen. Die basalen Keratinozyten bleiben intakt, darunter ist die Dermis von Leukozyten infiltriert. Im Lumen der Blasen finden sich „Pemphigus-Zellen“ (abgerundete Keratinozyten).
Therapie
Vorwiegend wird die Erkrankung mit der systemischen Gabe von Glukokortikoiden behandelt. Initial haben sich dabei hohe Dosen bewährt (1 bis 3 mg Prednisolon/kg Körpergewicht/Tag), die im Verlaufe immer weiter reduziert werden, bis eine minimale Erhaltungsdosis gefunden werden kann. Liegt diese über der so genannten Cushing-Schwelle, so werden zusätzlich Immunsuppressiva eingesetzt, um die dauerhafte Gabe von Glukokortikoiden möglichst gering zu halten (z. B. Azathioprin, 2 bis 2,5 mg/kg Körpergewicht/Tag, abhängig von der Aktivität der Thiopurin-Methyltransferase).
Nach neueren Untersuchungen ist auch Rituximab, ein monoklonaler Antikörper gegen das B-Lymphozyten-Oberflächenantigen CD20, z. T. in Kombination mit Immunglobulin, wirksam.
Eine weitere Therapieoption ist die Immunadsorption. Diese Therapieform ähnelt der Plasmapherese, wobei das abgetrennte Blutplasma durch eine Protein-A-Säule geführt wird. Dort wird ein Großteil der (IgG) Antikörper gebunden. Das Plasma wird danach dem Patienten wieder zurückgeführt. Auch wenn neben den krank machenden Autoantikörpern auch alle anderen (notwendigen) Antikörper abgebunden werden, hat die Immunadsorption aus bisher noch nicht geklärten Gründen hauptsächlich einen Effekt auf die Autoantikörper.
Personen mit einem moderaten bis schweren Krankheitsverlauf werden stationär behandelt.
Prognose
Es gibt sowohl akute als auch chronische Verläufe. Unbehandelt verläuft die Erkrankung nach wenigen Jahren tödlich. Seit dem Einsatz von Glukokortikoiden und Immunsuppressiva hat sich die Prognose der Erkrankung deutlich verbessert. Todesursachen sind heutzutage in 10–20 % nebenwirkungsbedingt als Folgen einer langfristigen Therapie mit Glukokortikoiden und Immunsuppressiva, das heißt, dass 80–90 % die Krankheit aufgrund der Therapie heute überleben. Früher war die 100%ige Letalität krankheitsbedingt durch Flüssigkeitsverlust, Superinfektion und andere Komplikationen einer zerstörten Hautbarriere.
Weblinks
- Pemphigus Vulgaris Network
- Eintrag zum Pemphigus vulgaris im Roche Lexikon online
- Dermis: Bilder des Pemphigus vulgaris
